Список лекарств от аритмии для пожилых

Среди пожилых людей широко распространены аритмии, как правило это фибрилляция предсердий, частота которой превышает 15% от 75 лет. Сопровождается такое состояние к тому же высокой частотой тромбоэмболических осложнений.
Если аритмии у молодых в большинстве случаев являются синусовыми, то есть доброкачественными, то у престарелых пациентов все несколько сложнее. Аритмия у молодых иногда даже обходится без терапии и проходит при коррекции образа жизни. Аритмия у пожилого усложняется сопутствующими заболеваниями.
Аритмия у пожилых людей отличаются сложностью еще и потому, что все органы и системы у них ослаблены вследствие возрастных изменений.
Необходимо отслеживать недуг у этой категории и инициировать коррекцию антикоагулянтами, которое само по себе способно снизить смертность пациентов, в том числе наиболее восприимчивых.
Люди в возрасте старше 80 лет составляет большую и постоянно растущую группу пациентов, но у них имеются свои особенности в следствии сопутствующих заболеваний и хрупкого здоровья.
Лечение мерцательной аритмии у пожилых людей отличается, в зависимости от сопутствующих состояний. Иногда недуг сопровождается:
- пороками сердца;
- болью в области сердца;
- появлением блокад сердца.
Пытаясь вылечить такой вид аритмии, все эти дополнительные факторы надо обязательно учитывать.
Мерцательная аритмия пожилого возраста может поддаваться коррекции в случае своевременности и подбора правильных лекарств.
Как и многие патологии, распространенность МА возрастает с возрастом, а потому есть смысл обсудить важность диагностики наиболее распространенной формы: фибрилляции атриума.
Распространенность
Хотя МА не характерна для преклонного возраста, основное внимание уделяется фибрилляции старше 65 лет. Действительно, в нескольких исследованиях диагностируется чаще всего именно эта форма, будь то пароксизмальная или стойкая, от 15 до 20% среди людей старше 65 лет. Нередко она бессимптомная.
Экстрасистолы желудочка также очень распространены у этих пациентов. Такое же положение занимают суправентрикулярные тахикардии, но, к счастью, не имеют тех же характеристик в плане заболеваемости и смертности.
Мерцательная аритмия, другими словами фибрилляция предсердий, нередко диагностируется у пожилых. Такая аритмия у пожилых людей является наиболее распространенным вариантом недуга. Лекарство от аритмии для пожилых следует подбирать в соответствии с оценкой потенциальной польза и вреда. Лечение аритмии пожилого возраста может быть непростым, но оставлять ее без коррекции нельзя.
Народное лечение аритмии является всего лишь дополнением к медикаментозному.

Лечение аритмии предполагает использование классической группы препаратов, таких как Амиодарон.
Что касается длительных желудочковых аритмий, они также возникают из-за болезней коронарных артерий, вальвулопатий и сердечной недостаточности. Управление исходной патологией в этих случаях является краеугольным камнем лечения, в то время как специализированная терапия для управления ритмом указывается в случае продолжительной желудочковой аритмии (> 30 секунд) и симптоматической ее вариации.
Фибрилляция не только широко распространена среди престарелого населения, но также связана с 5-кратным увеличением вероятности развития инсульта и удвоенным риском смертности, которую может уменьшить только антикоагуляция.
По этим причинам очень важна проблема управления ФП у престарелых людей.
Лечение аритмии начинается после детальной диагностики.

Применение антикоагулянта
Несмотря на многочисленные исследования, показывающие преимущества антикоагуляции в терапии ФП при профилактике инсульта, терапия остается недооцененной и особенно у престарелых пациентов, тогда как возраст> 75 лет является главным фактором вероятности развития инсульта.
Эта отчасти чрезмерная осторожность оправдана слабостью престарелых пациентов, у которых нередко имеются физиологическое нарушение функции почек, проблемы с памятью и повышенный риск падения. Однако, по оценкам экспертов, пациент должен падать 295 раз в год, чтобы вероятность кровотечения от применения Варфарина превышал преимущество в виде антитромботического действия. Поэтому выбор рекомендовать антикоагулянтную терапию или нет должен основываться на балансе риска/выгоды для здоровья с оценкой вероятности тромботического и геморрагического осложнения.

Новые пероральные антикоагулянты могут быть хорошей альтернативой Варфарину в этой возрастной группе. Все они показали эффективность в снижении смертности от всех возможных в данном случае факторов по сравнению с Варфарином. Они хороши как для профилактики инсульта, так и системной эмболии и геморрагических осложнений. Эти данные указаны в анализе подгрупп пациентов старше 75 лет, которые составляли 30-44% от общего числа добровольцев в этих исследованиях.
В дополнение к их эффективности в снижении тромбоэмболии без повышенного риска кровотечения новые антикоагулянты имеют большую простоту использования, чем антивитамин K, например, в том числе у престарелых пациентов.
Симптоматическая терапия
Симптомы у пожилых больных могут быть связаны с некоторыми сопутствующими заболеваниями (деменция, риск падений, хроническая почечная недостаточность, анемия, гипертония, диабет и когнитивные нарушения), которые также влияют на качество жизни.
Таким образом, контроль частоты сердечных сокращений должен быть предпочтительным. Он поможет контролировать симптомы в большинстве случаев. Бета-блокаторы являются препаратом первого выбора для замедления сердечного ритма, они могут быть заменены или комбинированы с ингибиторами кальция, препаратами наперстянки или Амиодароном в случае недостаточного контроля частоты сердечных сокращений или противопоказаний к приему бета-блокаторов.
У больных с эпизодическими ФП рекомендуется контролировать сердечный ритм для поддержания синусового ритма. Это также включает назначение бета-блокаторов, но также и антиаритмические препараты, которые следует использовать с осторожностью из-за их многочисленных побочных эффектов и накопительного эффекта у пожилого больного, чья функция почек физиологически нарушена.
Наконец, процедура абляции при ФП также может быть предложена у больных с симптомами независимо от возраста, после обсуждения рисков и преимуществ такой процедуры. В частности, стоит указать, что антикоагуляция должна быть продолжена в долгосрочной перспективе даже в случае успешной ремиссии.
Поэтому в рекомендациях указывается, что управление ФП включает в себя различные средства контроля ритма или частоты, в том числе кардиостимуляторы и аблацию катетера, без ориентации на возраст.
ФП является наиболее распространенным расстройством ритма у пожилых больных и повышает риск развития инсульта.
Это патологии, которые вызывают изменение частоты сердечных сокращений либо путем ускорения (тахикардия), либо замедления (брадикардии) этого показателя.
Тахикардии вызваны нарушениями ритма, проводимости.
Сердце состоит из мышцы (миокарда) и электрической проводящей системы. Миокард действует как насос, обеспечивая циркуляцию крови в камерах и всей сосудистой системе. Электрическая система стимулирует сокращения и позволяет «синхронизировать» работу четырех камер (2 предсердий и 2 желудочков) для оптимальной эффективности функции «сердечного насоса».
Электрический импульс начинается с синусового узла, расположенного в правом предсердии, и доходит до атриовентрикулярного узла (расположенного между предсердиями и желудочками). Затем он проходит по всем желудочкам через пучок Гиса и его ножки.
С возрастом электрическая проводящая система изменяется за счет увеличения эластических волокон, коллагена и жировой инфильтрации, которая изменяет его проводящие свойства, благоприятствующие нарушениям проводимости и ритма.
Некоторые сердечные или внекардиологические патологии также способствуют возникновению нарушений ритма и проводимости, и необходимо знать, как их искать.
Нарушения проводимости вызывают брадикардию, которая может быть постоянной или пароксизмальной (прерывистой). Эти брадикардии иногда имеют выраженные симптомы, но также могут оставаться незамеченными на протяжении длительного времени.
Пароксизмальные брадикардии чаще всего приводят к изменениям сознания, который может быть осложнен сердечно-сосудистыми патологиями в наиболее тяжелых формах. Вот почему следует сообщать о любых жалобах на нестабильность самочувствия, проблемы с памятью или когнитивными функциями.
Перманентная брадикардия имеет идентичные симптомы, но часто вводит в заблуждение. Хроническая усталость, общая слабость, спутанность сознания или когнитивные нарушения могут быть на переднем плане.
Нарушения проводимости могут быть расположены на всех уровнях системы электропроводности и в зависимости от их местоположения имеют более или менее серьезные последствия: от простой усталости до остановки сердца.
Существует несколько форм фибрилляции предсердий:
- Острая, как правило, протекает с выраженными симптомами и при наличии своевременной коррекции не приводит к рецидивам, может заканчиваться выздоровлением.
- Хроническая, которая может быть: прерывистой (пароксизмальной), заканчивающейся спонтанно менее чем за 7 дней (часто 48 часов) с рецидивами, чередующимися с эпизодами регулярного ритма.
- Стойкая — в этом случае возвращение к регулярному ритму не является спонтанным, но может быть обеспечено после лечения,
- Постоянная, соответствующий стойкой фибрилляции, где возвращение к регулярному ритму невозможно.
ФП может быть абсолютно бессимптомной. Она способствует трепетанию, одышке (особенно в случае сердечной недостаточности), боли в груди.
Может быть выявлена при диагностике ее осложнений:
- Увеличение сердечной недостаточности из-за неэффективности сердечного насоса.
- Ишемический инсульт. Разрозненные сокращения сердца способствуют образованию сгустков крови в камерах, которые, если их отправляют в мозговое кровообращение и вызывать инсульт.
Предсердная МА — это заболевание, которое сочетает в себе оба типа расстройств, чередующиеся периоды брадикардии и фибрилляции предсердий.
Диагностика
Диагностика проводящих расстройств и нарушений ритма проводится сначала с помощью опроса и аускультации.
Электрокардиограмма в покое (ЭКГ) является первым методом обследования. Это запись электрической активности миокарда в состоянии покоя, пока человек находится в кабинете врача, на протяжении несколько минут. Иногда это позволяет сразу же поставить диагноз, но в случае прерывистых нарушений результат может быть полностью нормальным.
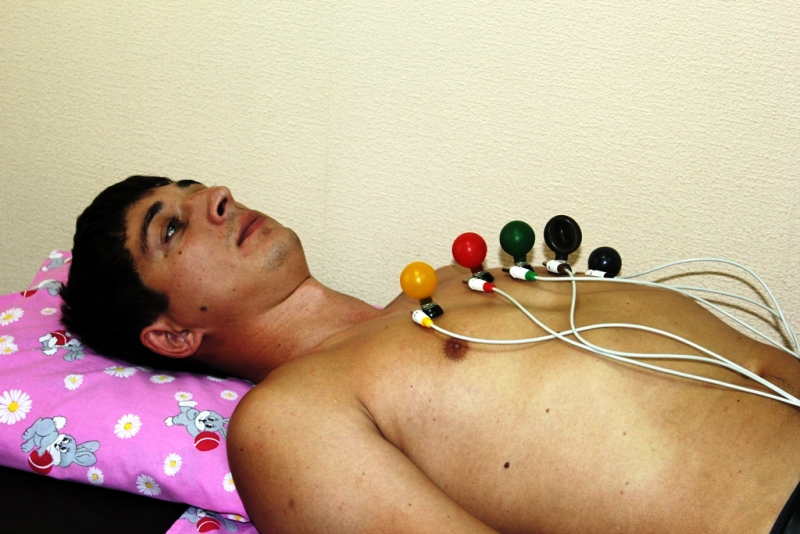
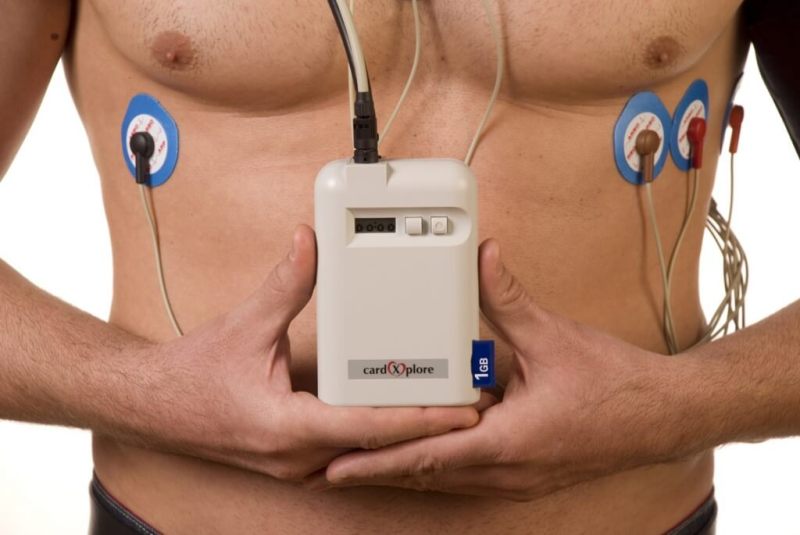
В этом случае 24-часовая электронная запись сердца (Холтер) или запись частоты сердечных сокращений во время стресс-теста могут выявить пароксизмальные расстройства, а также подтвердить связь с симптомами, представленными пациентом.
Лечение фибрилляции предсердий включает:
- Лечение основной причины, особенно в случае острой фибрилляции предсердий.
- Лечение присоединившихся осложнений, сердечной недостаточности, например.
- «Антитромботическое»: Целью этого лечения является предотвращение образования сгустков в сердце и, таким образом, снижение риска инсульта. Эти методы бывают двух типов: с использованием антикоагулянтов и аспирина. Антикоагулянты являются препаратами первого выбора, потому что они лучше защищают от возникновения инсульта. Но если есть противопоказание или умеренный фактор риска, можно назначить аспирин.
Антиаритмическое лечение
При отсутствии противопоказаний всегда предпочтительнее «уменьшать» фибрилляцию предсердий, то есть позволять вернуться к регулярному ритму. Снижение фибрилляции предсердий осуществляется с помощью препаратов (таких как Амиодарон) или электрической кардиоверсии, которая заключается в применении электротока под общим наркозом. Необходимо соблюдать определенные условия, включая хорошую антикоагуляцию в течение не менее 3 недель. Когда симптоматика уменьшается, использование антиаритмической терапии может предотвратить рецидив.
В определенных ситуациях, в случае неудачной терапии (перманентная фибрилляция предсердий) или у очень пожилых людей (>85 лет), может быть предложено простое замедление сердечного ритма без возврата к регулярному показателю.

В случае предсердной формы, где периоды фибрилляции (которые требуют антиаритмического лечения) и брадикардии (которые усугубляются этими методами терапии), иногда необходимо использовать кардиостимулятор.
Проводящие расстройства являются основной причиной брадикардии у пожилых пациентов.
Всегда следует искать:
- Ятрогенную причину: побочный эффект кардиологических или некардиологических препаратов (бетаблокаторы, в том числе в виде глазных капель, антиаритмических препаратов, нейролептиков и т. д.).
- Базовое заболевание (кальцинированный стеноз аорты, ишемическая болезнь).
- Электролитические нарушения: гипокальциемия (низкий уровень кальция в крови, гипер или гипокалиемия — повышенный или пониженный уровень микроэлемента).
- Эндокринные заболевания: гипотиреоз (нарушение работы щитовидной железы).
Распространенность ФП, которая находится в пределах 1% от населения в общем, увеличивается с возрастом (> 8% у пациентов 80 лет и старше). Причинами фибрилляции предсердий являются:
- сердечные: инфаркт миокарда, гипертоническая болезнь, стенокардия или болезнь клапанов (70% случаев);
- легочные: эмболия, бронхопневмония;
- эндокринные заболевания: гипертиреоз;
- метаболические: ионные расстройства (патологии ионов калия или кальция);
- токсические: алкогольная интоксикация.
Нарушения ритма и проводимости влияют на качество жизни пожилых людей в зависимости от симптомов:
- При обострениях недуга они сталкиваются с риском падений и их осложнений.
- Проявления хронической усталости влияют на повседневную жизнь. Ограничение физических способностей и изменения психики иногда приводит к синдрому депрессии и изоляции.
- Сердцебиение, одышка и боль в груди — это функциональный дискомфорт, влияющий на комфортное самочувствие.
- Наиболее серьезные осложнения, такие как инсульт, связаны с последствиями, которые они вызывают (гемиплегия), и госпитализацией.
Что делать?
Необходимо знать, что хроническая усталость, проблемы с памятью могут быть смягчены в результате терапии. Поэтому не стесняйтесь проконсультироваться со своим врачом по всем этим симптомам, которые не должны считаться естественными всего лишь из-за возраста.

Важно знать, как использовать антикоагулянтное лечение у пожилых пациентов, поскольку они снижают риск, тяжесть симптомов и смертность от инсульта. Тем не менее, риск кровотечения больше у этих групп, которые часто болеют и другими болезнями и принимают множественно лекарств.
Назначение антикоагулянта должно сопровождаться определенными мерами предосторожности: надо обучить пациента определенным правилам гигиены и мониторинга, принимать во внимание связанные с ним лекарства, обеспечивать правильный прием. Не на последнем месте мониторинг и корректировка дозы лечащим врачом, учет риска кровотечения (что может быть противопоказанием к лечению).
Как жить с недугом?
Предотвращение потери самостоятельности, связанной с нарушениями ритма и проводимости, заключается в раннем и надлежащем уходе и корректировке этих нарушений, связанных с ними патологий и неблагоприятных факторов. Все это вкупе позволит избежать любых осложнений, которые могут возникнуть.
У пациентов старше 75 лет фибрилляция предсердий — это опасный тип недуга из-за ее распространенности, превышающей 15%, и ее тромбоэмболических осложнений. Возраст здесь является основным фактором риска. К сожалению, антикоагулянты часто недостаточно используются у этих людей из-за многочисленных сопутствующих заболеваний. Однако баланс риска/пользы следует оценивать по показателям вероятности тромбоза и геморрагии. Часто проведение антикоагулянтной терапии само по себе снижает заболеваемость и смертность пациентов с фибрилляцией.
Видео «Таблетки от аритмии»
В этом видео рассказывается какие препараты нужно принимать при МА, как молодым так и пожилым людям.





Когда лечат такое заболевание, как аритмия, то предполагается употребление лекарств, которые входят в классическую группу, типа амиодарона.