Профилактические мероприятия сердечной аритмии
Аритмия — это расстройство сердечного ритма (когда меняется количество ударов в минуту), то есть сердце может либо слишком быстро биться (тахикардия), либо слишком медленно (брадикардия) или отличаться нерегулярным ритмом (например, при фибрилляции предсердий).
Большинство аритмий являются безвредными, но иногда могут препятствовать правильному наполнению сердца кровью и выполнению его функции по прокачке крови. Сбой ритма может нанести серьезный ущерб различным органам (мозг, сердце, почки и т. д.).
Сердце имеет собственную внутреннюю электрическую систему, через которую проходят импульсы, приводящие к сокращению мышечных волокон. Клетки, которые составляют эту электрическую систему, являются теми же, которые контролируют ритм и скорость сердечных сокращений. Электрический сигнал рождается в группе клеток (синус-предсердный узел), который расположен в правом предсердии и определяет частоту сердечного ритма. Отсюда электрический сигнал распространяется на остальную часть правого предсердия и на ближний левый предсердие. Из предсердий сигнал проходит к желудочкам через атриовентрикулярный узел, который расположен на границе между предсердиями и желудочками. Здесь электрическая цепь делится на две ветви, правую и левую.
Внимание! Аритмии — гетерогенная группа патологий.

Виды аритмий
Аритмии могут иметь различную симптоматику и проявления. Соответственно и лечение их различно. Отметим основные.
Экстрасистолы
Они являются наиболее распространенными типами аритмий, почти всегда полностью безвредными и часто бессимптомными. Они могут возникнуть в предсердиях или желудочках. Они также встречаются у совершенно здоровых людей, часто возникают при некоторых кардиологических заболеваниях или вызваны стрессом, чрезмерным употреблением напитков, содержащих кофеин (кофе, энергетики).
Суправентрикулярные аритмии
Наиболее частыми являются фибрилляция предсердий, трепетание предсердий, пароксизмальная наджелудочковая тахикардия, синдром Вольфа-Паркинсона-Уайта (WPW-синдром).
Фибрилляция и трепетание предсердий
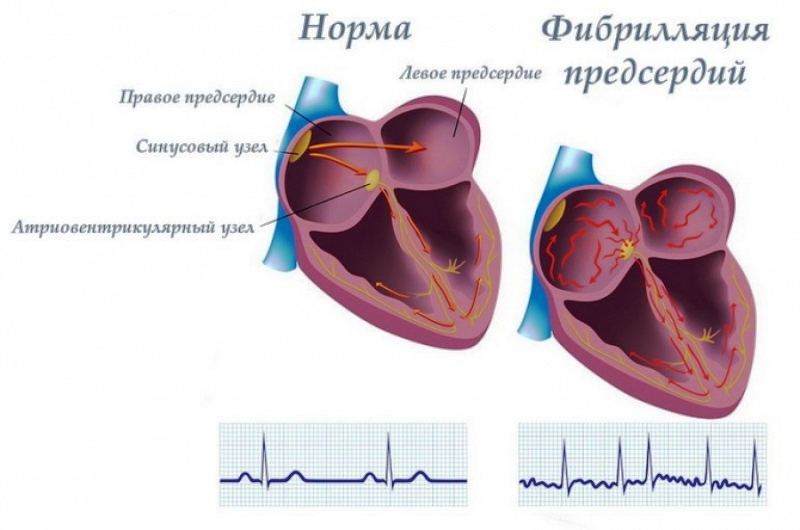
Пульс при такой аритмии не начинается с синус-предсердного узла, а из областей, окружающих выход легочных вен в левом предсердии. Стенки предсердия несинхронно сокращаются. Предсердия сокращаются с высокой частотой совершенно хаотичным способом (биение частое, но ритмичное), все осложняется, когда желудочки тоже часто бьются. Самое страшное осложнение фибрилляции предсердий — тромбоэмболический инсульт, который возникает, потому что сердце функционирует неполно, кровь может застаиваться в определенной части левого предсердия, может коагулировать, приводить к формированию тромба, который, попав в кровообращение, может остановиться на уровне артерии.
Фибрилляция предсердий может быть вызвана всеми теми состояниями, которые провоцируют дилатацию предсердий (например, митральная недостаточность, артериальная гипертензия). Также ей способствуют ишемическая болезнь сердца, гипертиреоз, злоупотребление алкоголем, воспаление, перикардит, заболевания синусового узла. Возраст и диабет — другие факторы риска.
Пароксизмальная суправентрикулярная тахикардия и синдром Вольфа-Паркинсона-Уайта.
Это аритмия, характеризующаяся высокой частотой и которая имеет внезапное начало и конец. Она может произойти и у молодых людей после физических усилий. Конкретная форма — синдром Вольфа-Паркинсона-Уайта, состояние, при котором предсердные электрические сигналы передаются через желудочки через вспомогательный путь, не будучи «фильтрованным» атриовентрикулярным узлом; по этой причине частота сердечных сокращений может быть очень высокой; поэтому этот тип аритмии может быть опасным.
Важно! Аритмия сердца может быть совершенно безобидной, особенно если возникает в юном возрасте.
Желудочковые аритмии
Они происходят из желудочков и могут представлять собой неотложные ситуации, как в случае тахикардии и фибрилляции желудочков. Они могут быть вызваны сердечной ишемией.
Желудочковая тахикардия
Это аритмия, которая возникает из желудочков и вызывает очень быстрое ритмическое сердцебиение, она может продолжаться несколько мгновений или дольше (устойчивая желудочковая тахикардия). Последний вариант представляет собой неотложную медицинскую помощь, потому что сердце не может правильно перекачивать кровь в кровоток и потому, что он может перерасти в фибрилляцию желудочков.
Фибрилляция желудочков
Это хаотичная аритмия, возникающая в желудочках, которые, получая несинхронизированные электрические сигналы, не могут протолкнуть кровь в кровоток. В запасе может быть всего несколько минут, если не используется дефибриллятор, устройство, оснащенное двумя пластинами, которые, опираясь на грудь пациента, проводят электрический шок, который способен положить конец этой аритмии. Фибрилляция желудочков может возникать после инфаркта.
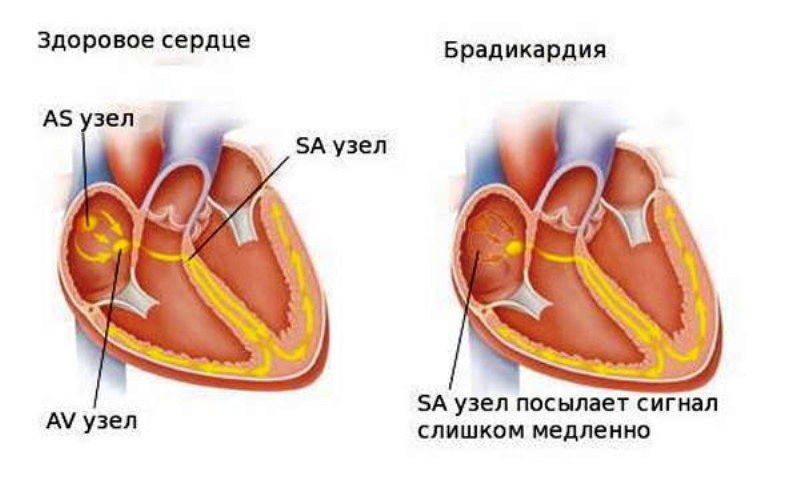
Брадикардия
Она характеризуется частотой сердечных сокращений ниже нормы (менее 50 ударов в минуту). Это может вызвать небольшую ишемию в мозге. Такие аритмии могут возникать в результате инфаркта, из-за процессов старения, путем изменения электролитного баланса в крови (особенно калия) и в результате применения некоторых лекарств, таких как бета-блокаторы и препараты наперстянки.
Брадикардия характерна для людей, занимающихся спортом состязательного характера, эта форма не является поводом для беспокойства.
Фибрилляция предсердий или, как ее еще называют, мерцательная аритмия, является наиболее частой формой сердечной аритмии. Как и все сердечные аритмии, она связана с изменением путей электропроводности сердечной мышцы. Предсердия сокращаются хаотично, нерегулярно и слишком быстро. Обычно недуг не представляет острой опасности, но если его не лечить, он может иметь серьезные последствия. Исследования распространенности показывают разные данные по возрастным категориям, варьируясь от 0,5% у молодых людей до 1,5% у пациентов в возрасте от 40 до 70 лет и до 10% у пациентов старше 70 лет.
Однако в любом возрасте распространенность в значительной степени зависит от наличия основного заболевания, особенно заболевания сердечного клапана. Иногда такая аритмия имеет место у пациентов со здоровым сердцем.
Что такое фибрилляция предсердий?
Прежде чем ответить на этот вопрос, необходимо кратко рассказать о сердце и о том, как он работает. Сердце — это полый мышечный орган, разделенный на четыре отдельные полости (или камеры), две верхние и две нижние, называемые, соответственно, предсердиями и желудочками. Эти структуры делятся на две перегородки, называемые межпредсердной и межжелудочковой перегородкой, которые делят сердце на две отдельные половины. Их функция заключается в предотвращении любого вида связи между двумя предсердиями и между двумя желудочками.
Предсердия и желудочки сообщаются через сердечные клапаны, трикуспидальные — справа и митральные — слева, которые позволяют проходить кровь в одном направлении, то есть от предсердий к желудочкам. В правой части сердца она течет через верхнюю и нижнюю полые вены, кровь бедна кислородом и богата углекислотой с периферии. Кровь, которая поступает в правый желудочек через легочную артерию, течет в легкие, где она обогащена кислородом и возвращается в левое предсердие через легочные вены, а затем в левый желудочек. Артериальная кровь, поступающая из левого желудочка, через аорту и ее ветви, достигает капилляров периферических тканей и переносит кислород и питательные вещества. Эта активность становится возможной благодаря сокращению и высвобождению сердечной мышцы, которая циклически сокращается от 70 до 80 раз в минуту в состоянии покоя.
Легочная артерия течет в легкие, где она обогащена кислородом и возвращается в левое предсердие через легочные вены, а затем в левый желудочек. Артериальная кровь, высланная из левого желудочка, через аорту и ее ветви, достигает капилляров периферических тканей и переносит кислород и питательные вещества. Эта активность становится возможной благодаря сокращению сердечной мышцы, которая циклически сокращается от 70 до 80 раз в минуту в состоянии покоя.
Сокращение сердечной мышцы возможно благодаря электрическому импульсу, генерируемому в предсердиях и проводимому в желудочки с помощью сложной системы нервных пучков, электропроводящих путей сердца.
Эта система состоит из автономного кардиостимулятора, способного самостоятельно генерировать электрический импульс.
Сюда входят синусо-предсердный, атриовентрикулярный узлы, замедляющие электропроводность, а также пучок Гиса, который распространяет импульс на желудочки. Замедление в атриовентрикулярном узле необходимо для оптимального сокращения. Поэтому стимул для сердечного сокращения возникает в точке правого предсердия, называемой синусо-предсердным узлом. Отсюда, электрические стимулы распространяются во все области сердца через систему капиллярной проводимости. Распространение импульсов протекает через различные стадии. Узел синусового предсердия создает стимул, который возбуждает мышцы предсердий, заставляя их сжиматься, затем электрический импульс достигает атриовентрикулярного узла и отсюда он распространяется до тех пор, пока не достигнет пучка Гиса, из которого начинается передача импульса желудочков.
Фибрилляция предсердий вызвана коротким замыканием электрической системы внутри сердца. Электрический импульс, ранее выработанный в тканях, распространяется через аномальные пути проводимости, что приводит к полной десинхронизации электрической активности предсердий. В итоге они быстро и несинхронно проходят к тканям, способствуя сокращениям желудочка.
Каковы причины фибрилляции предсердий?
Наиболее частыми причинами являются:
- недостаточность сердечных клапанов, в частности недостаточность митрального клапана;
- сердечный приступ;
- артериальная гипертензия;
- гипертиреоз (дисфункция щитовидной железы, приводящая к увеличению гормонов щитовидной железы);
- хроническая респираторная недостаточность;
- прием алкоголя и использование наркотических веществ, в особенности кокаина.

Часто фибрилляция предсердий также происходит без видимой причины в здоровом сердце.
Многие люди воспринимают мерцательную аритмию, как быстрое и нерегулярное сердцебиение, которое может продолжаться несколько часов или несколько дней. Возникают чувство сдавливания в груди, усталость, одышка и трудность даже при приложении небольших усилий. У значительной части людей фибрилляция предсердий не вызывает никаких симптомов.
Фибрилляция предсердий происходит в трех разных формах:
- Пароксизмальная фибрилляция предсердий: происходит внезапно, длится не более семи дней и останавливается спонтанно.
- Постоянная фибрилляция предсердий: длится дольше семи дней и не прекращается спонтанно. Лечение может перевести такую аритмию в нормальный сердечный ритм.
- Постоянная фибрилляция предсердий: остается постоянной с течением времени, и невозможно восстановить физиологический сердечный ритм, несмотря на лечение.
Как диагностируется МА?
Мерцательная аритмия (МА) может заявить о себе симптомами, на которые жалуется субъект. Диагноз может быть подтвержден только остаточной электрокардиограммой (ЭКГ) и если есть сомнения, путем непрерывной записи электрической активности сердца через ЭКГ Холтер.
Как правило, появление МА не является непосредственной угрозой. Однако, если не реагировать вовремя, это может иметь серьезные последствия.
Наиболее частым острым осложнением является сердечная недостаточность. Оно присоединяется, когда МА сопровождается высокой частотой сердечных сокращений (чрезмерное увеличение сердечного ритма как предсердий, так и желудочков), и в этом случае необходимо немедленное вмешательство. В конечном счете, еще одно осложнение вызвано системной эмболией и церебральным инсультом. Увеличивается риск негеморрагического инсульта примерно в 5 раз из-за образования в кардиальных полостях сгустков крови, которые легко повреждаются. Их попадание в кровоток может закупоривать кровеносные сосуды.
Как было сказано ранее, МА следует лечить во избежание осложнений. Лечение в зависимости от ситуации,если имеются явные признаки и симптомы сердечной недостаточности, необходима немедленная электрическая кардиоверсия. После фармакологического воздействия субъект подвергается электрошоку, при помощи дефибриллятора. Прохождение тока в сердце восстанавливает нормальную проводимость электрического импульса с восстановлением регулярного сердечного ритма.
В случае гемодинамически стабильной МА, т.е. без признаков сердечной недостаточности, необходимо учитывать время возникновения аритмии. Если она возникла менее 48 часов (низкий риск образования тромба в сердце), можно рассмотреть кардиоверсию с антиаритмическими препаратами.
В случае, если ФА возникла более 48 часов или когда время начала установить невозможно, необходимо использовать антикоагулянты (угнетают свертывание крови), чтобы предотвратить образование сгустков. В настоящее время существуют различные типы антикоагулянтных препаратов, и их использование должно быть установлено специалистом. При необходимости антикоагулянты могут быть связаны с лекарствами, которые контролируют и уменьшают частоту сердечных сокращений.
Через месяц субъект может пройти электрическую кардиоверсию, если параметры антикоагуляции нормальны. Если попытки электрической и фармакологической кардиоверсии не выполняются, хронические препараты используются для контроля частоты сердечных сокращений и антикоагулянтов.
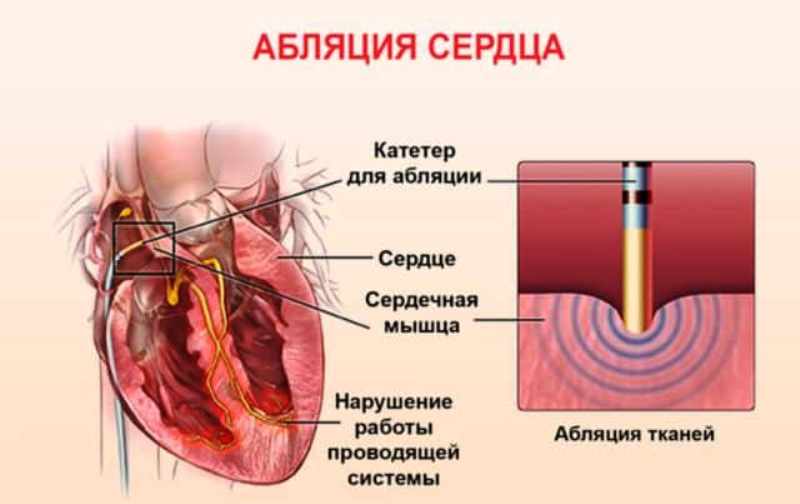
Другим типом нефармакологического лечения является абляция. Процедура состоит в размещении через одну или несколько вен голени или шеи, специальных зондов (электрокатетеров) внутри сердца и в устранении или электрической изоляции области, которая вызывает аритмию. Техника часто используется у пациентов со здоровым сердцем.
Бывают неблагоприятные исходы, когда вероятна остановка сердца. В этом случае требуется сердечно-легочная реанимация. Она может быть основана на непрямом массаже сердца и искусственном дыхании, но при отсутствии эффекта от этих процедур прибегают к дефибрилляции.
Как предотвратить аритмию?
Наиболее важным фактором риска является возраст, который, естественно, не может быть изменен, однако здоровый образ жизни может помочь снизить риск. Это включает в себя отказ от привычки курить. Важно избегать избыточного алкоголя и использования таких веществ, как кокаин, поддерживать правильный вес тела и контролировать кровяное давление посредством регулярной физической активности.
Фибрилляция предсердий является доброкачественной аритмией, распространенной у пожилых людей. Часто аритмия у многих людей сопровождается быстрым и нерегулярным сердечным ритмом, связанным с трудностями при выполнении физических усилий, таким как лазание по лестнице, ходьба и затруднение дыхания. В этих случаях необходимо немедленно обратиться к врачу, возможно, в течение 48 часов после появления симптомов и пройти электрокардиограмму. Ранняя диагностика и эффективное лечение резко уменьшают риск осложнений, таких как инсульт.
Существует несколько вариантов нарушений сердечного ритма — его ускорение (тахикардия) или замедление (брадикардических) расстройств. Некоторые абсолютно безопасны и не требуют лечения. Другие ухудшают эффективность сердца и нуждаются в лечении. Некоторые аритмии ставят жизнь в непосредственную опасность. Наиболее частым нарушением сердечного ритма является фибрилляция предсердий.
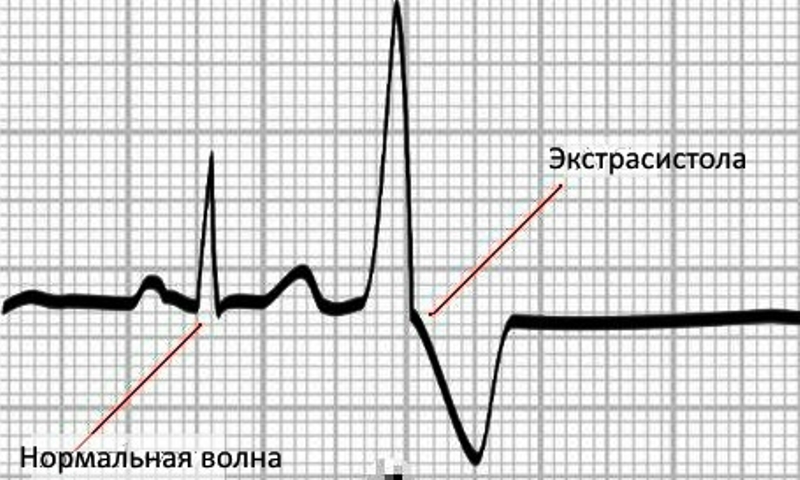
В присутствии аритмии электрический импульс возникает не в синусовом узле, а в другой части сердца (например, атриовентрикулярном узле или непосредственно в желудочке), или когда электрическая волна не обеспечивает правильного маршрута передачи. Это может привести к дополнительным сокращениям — экстрасистолии (систолой называется нормальное сокращение). Экстрасистола нарушает последовательность этих сокращений. Часто это «незапланированное» сердцебиение следует за компенсаторной паузой, ощущаемой как кратковременное прерывание сердечной деятельности.
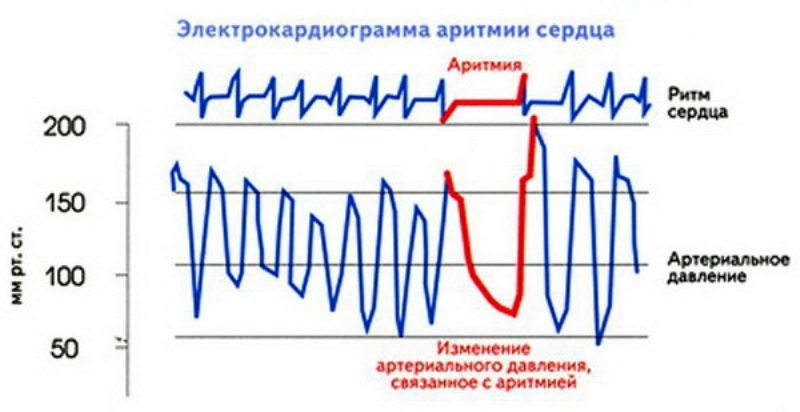
Длительное и нескоординированное ускорение сердечного ритма снижает давление, что может вызвать головокружение и чувство слабости. Симптомы сердечной аритмии также можно рассматривать, как сердцебиение, ощущаемое позади грудины, в левой части грудной клетки или в области шеи, в ушах и в области брюшной полости. Этот симптом возникает, когда предсердия и желудочки «выходят из строя». Некоторые аритмии более серьезные, чем другие, потому что они влияют на эффективность сердца. Иногда может развиваться порочный круг, усталость сердца вызывает аритмию и, в свою очередь, еще больше тормозит сердечную функцию.
Повреждение тканей сердца от сбоя ритма может быть, если человек не лечится на продолжительной основе.
Частыми причинами расстройств сердечного ритма являются:
- ишемическая болезнь сердца;
- заболевание миокарда, сердца;
- артериальная гипертензия;
- нарушения обмена веществ или даже ряд;
- медикаменты.
Различные формы аритмии проявляются сходными симптомами: учащенное сердцебиение, чувство слабости, одышка и, особенно, в случае фибрилляции предсердий, неприятное ощущение в груди. Индивидуальная чувствительность и порог восприятия меняются изо дня в день. Определенные аритмии не полностью ощущаются, некоторые раздражают или тревожат.
Важнейшим фактором риска для аритмий является возраст, который, очевидно, не может быть изменен. Вместо этого здоровый образ жизни может снизить риск развития нарушений сердечного ритма. Поэтому необходимо учитывать:
- курение;
- чрезмерное потребление алкоголя и хронический алкоголизма;
- ожирение и пищевые привычки;
- состояние после сердечного инфаркта;
- застойная сердечная недостаточность;
- артериальная гипертензия;
- ранее существовавшие сердечно-сосудистые заболевания.
В случае присоединения тромбоэмболии вероятна блокада сердца. Лечить в домашних условиях такое состояние нельзя.
Профилактика вторичных осложнений расписывается специалистом. Можно прибегать к народным способам, но они несут скорее психотерапевтический характер в данном случае. Профилактика должна включать регулярную физическую активность, которая позволяет избежать избыточного веса, ожирения и гипертонии.

В зависимости от типа сердечной аритмии доступны несколько вариантов лечения. Врач должен предложить наиболее подходящую терапию для этого случая. Приемлемые меры:
- лекарства;
- кардиоверсия;
- катетерная аблация;
- внешний дефибриллятор;
- кардиостимулятор;
- имплантируемый кардиовертер-дефибриллятор.
Есть много факторов, которые могут влиять на ритм сердца, включая сердечный приступ, врожденные пороки сердца, а также просто стресс, а также прием наркотиков.
Среди основных симптомов, которые могут характеризовать аритмию, следует указать:
- сердцебиение — ускоренное или замедленное;
- головокружение;
- боль в груди;
- одышка;
- повышенное потоотделение.
В зависимости от ситуации кардиолог может прибегнуть к различным решениям для лечения, в том числе:
- назначение медикаментов;
- установка кардиостимулятора;
- хирургические вмешательства.
Прежде чем углубиться в тему аритмии, может быть полезен быстрый обзор принципа функционирования сердечной мышцы.
Сердцем является наиболее важным мышечным органом, и каждая сторона имеет по 2 камеры — предсердия и желудочки. Сокращения сердца синхронизированы: сначала сокращаются предсердия, а затем сами желудочки и нормальная частота сердечных сокращений обычно составляют от 60 до 100 ударов в минуту.
Правое предсердие собирает венозную кровь, с углекислым газом, со всего организма, когда оно сжимается кровь закачивается в нижнюю камеру (правый желудочек). При сжатии правого желудочека кровь переходит в легкие, где она выделяет углекислый газ, который заменяется кислородом.
Из легких кровь, уже богатая кислородом, подталкивается к левому предсердию, а затем к левому желудочку, который, сокращаясь, способен распределить его по всему организму.
Мышцы сердца сжимаются и накачивают кровь благодаря небольшому разряду электрического тока, который возникает из области внутри сердца, называемой синоатриальным узлом. С каждым ударом импульс начинается от верхней части сердца и идет вниз или, с медицинской точки зрения, из синусового узла, электрический ток проходит через волокна сердца, которые действуют как электрические кабели. Далее сигнал идет до другой области желудочков, называемой атрио-вентрикулярным узлом. С AV-узла электрический ток поступает в желудочки, что заставляет их сокращаться по очереди.
Любая проблема во время этого процесса может вызвать аритмию, например, при фибрилляции предсердий электрические сигналы быстро проходят и дезорганизовываются в предсердии, вызывая трепетание вместо правильного сокращения.
Можно выделить четыре основные формы аритмии:
- преждевременный предсердный ритм;
- суправентрикулярные аритмии;
- желудочковые аритмии;
- брадиаритмия.
Преждевременное биение
Это наиболее распространенный тип аритмии, более известный как экстрасистолии они, как правило, безвредны и часто не вызывают никаких симптомов. Только изредка пациент может испытывать: чувство перебоев, дискомфорт в груди.
В большинстве случаев они не требуют никакого лечения, особенно у здоровых людей.
Преждевременное сердцебиение может быть предсердным или желудочковым и часто встречается по непатологическим причинам, причиной ему могут быть:
- стресс;
- превышение физических нагрузок;
- злоупотребление кофеином или никотином.
Суправентрикулярная аритмия
Суправентрикулярные аритмии — эпизоды тахикардии, которые возникают в предсердиальном или атриовентрикулярном узле. Среди различных типов суправентрикулярной аритмии выделяется фибрилляция предсердий, трепетание предсердий, пароксизмальную суправентрикулярную тахикардию.
Фибрилляция предсердий, вероятно, наиболее опасна для аритмий, потому что она вызывает особенно быстрые и нерегулярные ритмы в предсердиях.
Наибольший риск представляет тромбоэмболический инсульт, то есть образование сгустков (тромбов) из-за застоя крови. Опасность возникает, когда они находят проход, чтобы вернуться к циркулирующей крови, где они могут закупорить артерию. Выделяют:
- церебральный инсульт;
- кишечный (кишечный инфаркт);
- почечный инфаркт;
- инсульт в других органах.
Желудочковые аритмии возникают в нижних камерах сердца — желудочков. Они могут быть очень опасными и потребовать немедленной медицинской помощи. Наиболее частыми причинами являются ишемическая болезнь сердца, сердечные приступы, ослабленное сердце и другие расстройства.

Желудочковая тахикардия, аритмия, которая возникает из желудочков и вызывает ускоренное ритмическое сердцебиение. Это может продолжаться несколько ударов или дольше (устойчивая желудочковая тахикардия), становясь неотложным состоянием, потому что сердце неспособно правильно перекачивать кровь. Возможна дегенерирация в фибрилляцию желудочков, хаотическую аритмию, которая вызывает недостаточность желудочковых сокращений.
Брадиаритмии — это аритмии, характеризующиеся более низкой частотой сердечных сокращений, чем обычно; если этот показатель слишком низок, кровь, возможно, больше не сможет достичь головного мозга, что является неблагоприятным вариантом для пациента.
У взрослых частота сердечных сокращений менее 60 ударов в минуту считается брадиаритмией, но у некоторых испытуемых наблюдается физиологически медленное сердцебиение (особенно у спортсменов), и, очевидно, в этих случаях это неопасно и не вызывает симптомов.
Брадиаритмии провоцируются:
- сердечными приступами;
- условиями, которые наносят ущерб или изменяют электрическую активность сердца, гипофункцией щитовидной железы или старением;
- изменением уровня определенных соединений в крови, таких как калий;
- некоторыми лекарствами, такими как бета-блокаторы, некоторые антиаритмические препараты и дигоксин.
Аритмия может возникать, когда электрические сигналы, которые контролируют сердцебиение, задерживаются или блокируются. Это может произойти, если нервные клетки, способные запускать электрические сигналы, не работают должным образом, или если импульсы не достигают сердце.
Некоторые формы вместо этого вызваны появлением ударов, которые возникают в областях сердца, которые не предназначены для этой цели, тем самым изменяя физиологический ритм.
Среди внешних факторов, которые могут вызвать изменения в избиении, указываются:
- злоупотребление алкоголем;
- злоупотребление запрещенными веществами (кокаин, амфетамины);
- некоторые лекарства;
- чрезмерное потребление кофеина и никотина.
Сильный эмоциональный стресс и даже гнев могут заставить сердце работать на износ, а также стать причиной повышенного кровяного давления, благодаря выпуску большого количества гормонов стресса. Даже эти реакции могут иногда приводить к развитию аритмий.
Сердечный приступ или другие состояния, которые повреждают электрическую систему, могут вызвать изменения в ритме, это например:
- высокое кровяное давление,
- ишемическая болезнь сердца,
- сердечная недостаточность,
- изменения функции щитовидной железы,
- ревматизм.
Врожденные пороки сердца могут вызывать некоторые менее распространенные аритмии, такие как синдром Вольфа-Паркинсона-Уайта. Термин «врожденный» указывает на то, что дефект присутствует с рождения.
Факторы риска
Аритмии очень распространены у пожилых людей. Например, фибрилляция предсердий поражает миллионы людей, и, к сожалению, наиболее тяжелые формы обычно имеют место после 60 лет, поскольку возрастной фактор увеличивает риск развития сердечных заболеваний и других проблем со здоровьем, которые могут способствовать началу недуга.
Пожилые люди также, как правило, более чувствительны к побочным эффектам лекарств, некоторые из которых могут вызывать аритмии. Некоторые медикаменты, используемые для лечения аритмий, могут парадоксальным образом провоцировать аритмии как побочный эффект.
В целом, аритмия чаще встречается у тех, у кого есть заболевания или состояния, которые могут ослабить сердце, например:
- сердечный приступ;
- сердечная недостаточность или кардиомиопатии, ослабляющие сердце и изменяющие способ передачи и распространения электрических сигналов;
- нарушения сердечного клапана;
- врожденные нарушения сердца, которые могут изменить структуру или функцию мышцы.
Другими условиями, которые могут увеличить риск, являются:
- высокое кровяное давление;
- избыточный вес;
- инфекции, которые повреждают сердечную мышцу;
- диабет, который увеличивает риск высокого кровяного давления и коронарных проблем;
- синдром ночного апноэ, который уменьшает подачу кислорода к сердцу;
- нарушения щитовидной железы;
- изменения уровня калия в крови;
- сердечные вмешательства;
- использование наркотических средств (кокаин, амфетамины, алкоголь).

Многие аритмии не вызывают никаких признаков или симптомов, но если они присутствуют, наиболее распространенными являются:
- учащенное сердцебиение;
- нерегулярное сердцебиение;
- появление пауз между ударами.
Более серьезные симптомы включают:
- беспокойство;
- слабость;
- головокружение;
- одышка;
- боль в груди.
В случае постоянных симптомов или при наличии значительных факторов риска лечащий врач может отправить пациента к кардиологу для получения необходимых деталей.
Наиболее эффективным способом диагностики аритмии является электрокардиограмма (ЭКГ), которую можно рекомендовать в течение 24 часов (динамическая ЭКГ по Холтеру).
Если симптомы проявляются в результате упражнения, ЭКГ может потребоваться при стрессе для записи и оценки сердечного ритма во время бега на беговой дорожке или на велотренажере.
Другие тесты, используемые для диагностики аритмий, включают:
- электрофизиологическое исследование;
- эхокардиограмма;
- коронарная ангиография.
Уход и терапия
Многие формы аритмии не требуют лечения, тогда как в самых тяжелых случаях терапевтический подход зависит от типа и тяжести расстройства.
В некоторых случаях пациент может обнаружить, что отказа от кофеина может быть достаточно для восстановления нормального сердечного ритма, а также для улучшения образа жизни (что также позволяет значительно и измерить улучшения по различным факторам риска). Существует много лекарств, доступных кардиологам, которые в зависимости от случая могут: замедлить сердцебиение, упорядочить ритм.
На сегодняшний день нет лекарств, способных ускорить ритм, что теоретически будет полезно для брадиаритмий. Для этих пациентов используются кардиостимуляторы — небольшие устройства, имплантированные на уровне груди, и оснащенные датчиками, способными обнаруживать ненормальные ритмы, а затем иметь возможность вмешиваться в результате посредством излучения электрических импульсов непосредственно на сердце.
В случаях, когда сердечный ритм происходит слишком быстро, дефибриллятор может быть имплантирован хирургическим путем. Дефибриллятор может чувствовать, когда сердце бьется слишком быстро, чтобы передать удар электрическим током в сердце так, что сердцебиение возвращается к норме.
В некоторых случаях препараты для разжижения крови необходимы для предотвращения образования сгустков в сердце. Это также может быть полезно для мониторинга высокого кровяного давления или других основных условий, таких как проблемы с щитовидной железой.
Если эти методы лечения не могут улучшить сердечную аритмию, следует предпринять другие процедуры. Врач может попытаться нормализовать сердечный ритм с помощью электрических ударов (кардиоверсия и дефибрилляция).
Видео «Методика лечения аритмии сердца»
В этом видео рассказывается не только о самом заболевании, но и современных методиках лечения.