Больничный после инфаркта миокарда и рекомендации по восстановлению

В России каждый год сотни тысяч человек страдают инфарктом миокарда, другими словами, сердечным приступом. У тех, кто переживает такое, сердце ослабевает, а потому надо приложить максимум усилий, чтобы предотвратить повторение атаки.
Ключевой мышцей в сердце является миокард.
Он прогоняет кровь по всему организму и разделен на две разграниченные области. Это 2 атриума, или предсердия, и 2 желудочка. Венозная кровь из органов через правое предсердие переходит в правый желудочек, который направляется в легкие, где она избавляется от углекислого газа и восстанавливает кислород. Затем кровь возвращается к сердцу, на этот раз с левой стороны, сначала в предсердие, а затем в желудочек, чтобы, наконец, продвигаться по всему телу.
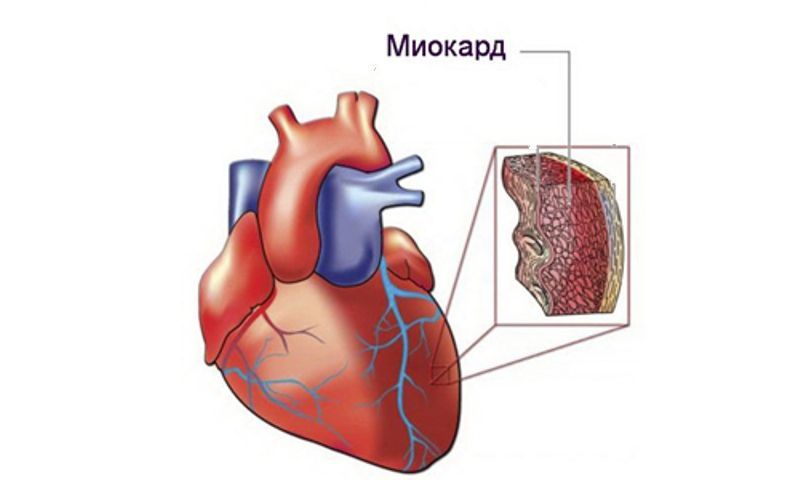
Коронарные сосуды, питающие сердце, играют ключевую роль. Бывает так, что они больше не могут выполнять свою роль. Тромб может блокировать сосуд. Другой тип обструкции: плохой холестерин. Когда бляшка растет, артерия постепенно блокируется. Будь то тромб или бляшка, если препятствие довольно велико, кровь уже не может пройти свободно. Область миокарда, которая находится ниже по кровотоку, недостаточно хорошо орошается. Сердечные клетки не снабжаются кислородом и в конечном итоге отмирают. Это называется некрозом клеток, возникает боль в миокарде и близлежащих областях, такие как левая рука и иногда челюсть. Это и есть инфаркт.
Наблюдение пациентов
После сердечного приступа сохраняется риск рецидива, в частности, в течение сорока дней. Пациентов необходимо тщательно контролировать.
Одним из инструментов для мониторинга является мини-дефибриллятор, но устанавливать его всем, естественно, не требуется. Оснащенный несколькими электродами, он позволяет записывать частоту сердечных сокращений. При малейшем тревожном знаке он посылает в мышцу небольшой электрический разряд.

Чтобы определить тяжесть последствий, вызванных инфарктом, и оценить риск повторения, проводится эхография с нагрузкой.
Кардиологи особенно внимательны относятся к сокращению различных стенок сердца.
Возобновление физической активности
В сочетании с правильной диетой, физическая активность улучшает жизнь пациентов после инфаркта.
Во время сеансов специализированные физиотерапевты смотрят, чтобы пациенты не превышали допустимых пределов. Помимо сердечного ритма, они также проверяют ощущения пациентов во время усилий. Пациенты учатся осуществлять безопасно деятельность и управлять своим состоянием, чтобы предотвратить рецидив.
Физическая реабилитация
Программы физической реабилитации необходимы для предотвращения риска повторного криза.
После инфаркта рекомендуется возобновить спортивную деятельность. Некоторые центры предлагают пациентам комбинировать спа-процедуры и физическую реабилитацию.

Перед возобновлением спортивной деятельности жертвы инфаркта миокарда должны пройти стресс-тест, чтобы определить порог частоты сердечных сокращений, который не следует превышать. Физическая активность может снизить риск повторного инфаркта, но соответствующая программа должна быть правильно подготовлена. Пациенты с сердечными приступами должны восстановить физическую активность, которая станет частью вторичной профилактики. Она позволит мышцам сердца работать в лучших условиях.
Питание после сердечного приступа
После инфаркта миокарда пациенты должны менять свои привычки в еде.
Хорошо сбалансированное меню, включающее несоленые, нежирные блюда — это то, что необходимо после сердечного приступа.

Основным врагом пострадавших от инфаркта миокарда является жир. В отношении инфаркта миокарда необходимо свести к минимуму насыщенные жиры. Два основных источника насыщенных жиров — все животные и все транс-жиры, которые являются обработанными.
После сердечного приступа важно следовать диетическим рекомендациям, чтобы предотвратить возможное повторение.
После инфаркта, помимо лечения, необходима реабилитация сердечной мышцы. Пациенты должны заниматься спортом в наиболее щадящей форме, например, они могут кататься на велосипеде.

Сегодня специалистами предлагается более игривый и дружелюбный подход для переживших инфаркт людей, это практика танго. Этот чувственный танец требует гибкости, координации и правильного дыхания.
Сердце бьется в ритме музыки, но работает правильно и проделывает основательную работу. Во Франции даже придуман особый терапевтический инструмент, называемый кардио-танго. Он предназначен для пациентов, которым требуется реабилитация.
Такая практика тренирует сердечную мышцу и увеличивает кровоток. Кардио-танго было проверено и одобрено руководителями по сердечной реабилитации местных больниц.
Продолжительность больничного
Продолжительность больничного после инфаркта определяется в индивидуальном порядке. Некоторым пациентам не нравится быть на больничном после инфаркта, и они ищут способы реабилитации, которые позволят им восстановить былую работоспособность. Больничный лист после инфаркта в этом случае может быть сокращен по продолжительности. В то же время его можно продлить. Чтобы узнать сколько дней будет продолжаться больничный после инфаркта , следует обратиться к лечащему врачу.
Восстановление сердца, пораженного инфарктом, требует регулярной практики. Чтобы восстановиться после сердечного приступа, важна регулярность проводимых мероприятий.
Тридцать минут физической активности в день способствует хорошему восстановлению сердца.
Психологическая помощь
Пациенты, перенесшие сердечный приступ, часто боятся нового сердечного приступа и живут в мучениях. Они также могут чувствовать себя потерянными перед лицом новых привычек:
- тяжелые процедуры;
- физическая активность;
- новые диетические правила.
Помощь психолога часто может устранять эту скрытую тревогу.

Больничный при инфаркте миокарда назначается на тот или иной период всем категориям пациентов. Но быть на больничном после инфаркта вовсе не означает, что человек стал инвалидом. Не стоит воспринимать это, как конец жизненной силы и энергии. Сколько длится больничный, следует выявить только после того, как нормализуется состояние больного. Как только он сможет поддерживать общение, проявлять хоть какую-то активность, врач прогнозирует приблизительные сроки восстановления.
Если для некоторых пациентов жизнь меняется после того, как сердечный приступ проявляется как очевидный результат неправильного образа жизни, для других жертв это не всегда так: инфаркт может привести к тому, что называется посттравматическим стрессом. Все останавливается в тот момент, когда приходят разного рода ограничения, жизнь как будто прекращается. Преодоление такой ситуации становится очень сложным процессом.
В дополнение к посещению психолога, для облегчения беспокойства пациентов использование расслабления также важно использовать. Оно обычно эффективно.
Релаксация несет пользу для всех, но в особенности это касается пациентов с сердечно-сосудистыми заболеваниями и тех, кто имеют фактор риска, связанный со стрессом.

После инфаркта пациенты должны проявлять бдительность и регулярно проходить исследования.
Инфаркт миокарда или ИМ, обычно называемый «сердечным приступом» является неотложным состоянием, потенциально опасным для жизни. Он несет ответственность за гибель десятков тысяч человек каждый год в России. Однако смертность, связанная с инфарктом, как правило, снижается благодаря быстроте оказания первой помощи, но также благодаря осознанию широкой общественности необходимости такой помощи.
Сколько дней больничный после инфаркта и стентирования будет продолжаться зависит от многих факторов, в том числе и от индивидуальной способности организма к восстановлению. Срок больничного при инфаркте в любом случае не может быть меньше 2-3 месяцев.
Важно: в случае инфаркта миокарда немедленно наберите 03 (103 по мобильному).
За рубежом сегодня создаются специальные приложения для смартфонов, которые способны оповестить находящихся поблизости людей о присутствии рядом человека, которому необходима помощь.

Механизм развития
Инфаркт миокарда приводит к гибели клеток части сердечной мышцы. Он возникает, когда одна или несколько коронарных артерий (сердечных сосудов) забиваются. Миокардиальные клетки, орошаемые коронарными артериями, больше не снабжаются кислородом.
Когда тромбоциты плохо питаются кислородом, они объединяются и образуют тромб. Этот процесс высвобождает «тромбогенные» вещества, которые вызывают вторую реакцию — коронарный спазм, то есть резкое уменьшение диаметра артерии. Эти два механизма объединяют и поддерживают друг друга. Каждый из них усиливает активность другого: это наиболее распространенная форма окклюзии коронарных артерий.
Полезно знать: за период в 4 часа, мышечные клетки сердца в пораженной области отмирают. Поэтому фактор времени является приоритетным элементом управления и жизненно важным прогнозом инфаркта миокарда.
У женщин
Число госпитализаций при инфаркте миокарда увеличилось у женщин в возрасте 45-54 лет, с 3% в период между 2002 и 2008 годами оно увеличилось до 4,8% в период с 2009 по 2013 год. Фактически, число сердечных приступов среди женщин в возрасте до 50 лет за последние 20 лет утроились, что стало основной причиной сердечно-сосудистой смертности у этой категории.
Артерии у женщин более тонкие, хрупкие и чувствительные к токсическому воздействию табака, а также холестерину, неблагоприятному действию диабета и стресса.
Женщины до 60 лет практикуют такое же рискованное поведение, как мужчины. Таким образом, 60% инфарктов миокарда у женщин в возрасте до 60 лет возникает по причине табакокурения.

Однако женщины недостаточно осведомлены о том, что ишемия коронарных сосудов может повлиять на них, и они склонны недооценивать возможную боль. Кроме того, большинство из них продолжают считать себя защищенными от сердечно-сосудистых заболеваний до наступления менопаузы благодаря гормонам.
Ключевые проявления
Симптомы инфаркта миокарда достаточно просты для обнаружения. Однако есть обманчивые формы, симптомы которых отличаются от признаков так называемой «острой» формы.
Первым симптомом инфаркта миокарда и самым простым отличием является сильная боль в грудной клетке . Эта боль касается области позади грудины. Она необычайно интенсивная.

Эта боль сравнима с ощущением тисков, сжимающих грудную клетку. Она переходит на:
- спину;
- челюсть;
- плечи;
- руку;
- левую руку;
- живот.
Страшно, когда эта боль вызывает затруднение дыхания.
Это типичная форма инфаркта миокарда. Тем не менее существуют бессимптомные формы (без обычных симптомов).
Обманчивые формы
Существуют так называемые «вводящие в заблуждение» формы инфаркта миокарда, симптомы которых не так часто видны.
Различают: особые формы, абдоминальные:
- с эпигастральной болью (в области живота);
- потоотделением;
- недомоганием;
- психологические формы — дезориентация, лихорадка;
- отрыжкой;
- ограниченные угнетенным дыханием (необъяснимая острая одышка);
- кардиогенные шоки, в течение которых пульс и давление меняются;
- нарушения сердечного ритма (сердцебиение, недомогание);
- жаром.

У женщин основные симптомы также нетипичны:
- чувство усталости;
- одышка при напряжении;
- дискомфорт в животе.
Во всех этих бессимптомных или вводящих в заблуждение проявлениях у женщин и мужчин, у которых есть по крайней мере один сердечно-сосудистый фактор риска:
- табак;
- диабет;
- сидячий образ жизни;
- высокое кровяное давление;
- холестерин;
- стресс и т. д.

Необходимо выполнить электрокардиограмму (ЭКГ) для подтверждения или отклонения диагноза инфаркта миокарда.
Предупреждение: есть также тихие инфаркты, которые не вызывают каких-либо классических симптомов и гораздо более распространены, чем считалось ранее, поскольку на них приходится около 45% диагностированных болезней.
Неотложная помощь
Какой бы ни была форма инфаркта, необходимо набрать номер «Скорой», поскольку медицинская помощь должна прибыть как можно быстрее.

Если человеку неудобно, его следует поставить в положение, в котором он чувствуют себя лучше (обычно хорошо чувствуют себя в позе лежа или на боку), спросите его об ощущениях, уточните время начала недомогания и передайте специалистам как можно больше информации.
Если у человека зафиксирована остановка сердца, он должен быть защищен от окружающих неблагоприятных факторов, если это необходимо (проходящие мимо зеваки, прямые лучи солнца или дождь, снег), немедленно перенесите его в безопасное место, проводите сердечный массаж, ожидая помощи, используйте автоматический дефибриллятор, если устройство имеется у пострадавшего с собой. Как им пользоваться, можно уточнить по номеру «Скорой», но без минимального опыта все же не рекомендуется его применять.

Ишемия по электрокардиограмме
Интерпретация электрокардиограммы (ЭКГ) показывает согласованные признаки ишемии миокарда (недостаток оксигенации и некроз сердечной мышцы).
Подвергнуться поражению могут различные области сердца:
- инфаркт фиксируют на передней стенке;
- межжелудочковых перегородках;
- боковой;
- нижней стенке;
- правом желудочке.
Если есть ишемия, должны быть одна или несколько областей сердечной мышцы, которые страдают. Электрокардиограмма показывает, какие области подверглись некрозу, а какие остались здоровыми.
Электрокардиограмма, следовательно, является так называемым топографическим подходом. Она выявляет место, где произошел инфаркт. Таким образом, она обнаруживает центр ишемии (где она глубже затронула ткани), смежные или экстенсиональные зоны. Области, пораженные некрозом, относятся к комплексу QRS (соответствующему сокращению желудочков и реполяризации, что указывает на расслабление желудочков).

Факторы риска
Ключевыми факторами риска, которые могут привести к инфаркту миокарда или ИМ, являются:
- табакокурение;
- избыточный холестерин;
- стресс;
- принадлежность к мужскому полу;
- наследственность;
- сахарный диабет;
- артериальная гипертония;
- длительное и/или повторное употребление ингибиторов протонного насоса (20 % -ное увеличение риска инфаркта независимо от возраста).
После инфаркта миокарда и сопутствующих осложнений восстанавливаться несколько сложнее.
После инфаркта миокарда и проведенной операции по установке стента обычно качество жизни человека восстанавливается довольно быстро.
Важно: в 58% случаев ИМ среди мужчин в возрасте до 55 лет связан с табаком, и почти треть происходит из-за стресса. Последний является третьим основным фактором риска, стоящим почти наравне с курением и избытком холестерина.
Другие факторы окружающей среды:
- воздействие загрязненного воздуха;
- стресс (23% риск сердечного приступа отмечается, когда человек подвергается стрессу на работе, по сравнению с людьми, не подверженными этому типу стресса);
- сидячий образ жизни (отсутствие регулярной физической активности),
- бессонница.

Обратите внимание: Американская медицинская ассоциация сердца, AHA, считает, что депрессия становится фактором риска после первого сердечного приступа.
Чтобы свести к минимуму риск инфаркта миокарда, необходимо регулярно заниматься спортом и поддерживать здоровое и сбалансированное питание.
Фрукты, овощи, жиры Омега-3 и Омега-6 укрепляют стенки сердечных клеток. Фрукты, овощи, Омега 3 и 6 и, в целом, антиоксиданты предотвращают окисление холестерина и предотвращают появление сердечно-сосудистых заболеваний.

Конечно, мы также должны избегать курения и делать все возможное, чтобы ограничить чрезмерный стресс.
В целом, курение, ожирение, стресс, отсутствие физической активности и несбалансированная диета значительно повышают риск сердечного приступа.
В конечном итоге здоровый образ жизни оказывает такое же влияние на риск, как и на генетический фактор.
Особенности восстановление
По данным Европейского кардиологического общества, кардиореабилитация определяется как комплекс мер, направленных на достижение лучших физических, умственных и социальных возможностей, чтобы пациенты с хроническим или подострым сердечным заболеванием сохраняли или занимали свое место в обществе.
Реабилитационные программы, в том числе базовые упражнения с аэробным, метаболическим воздействием, а также силовые упражнения, оказывают благотворное влияние на качество жизни и прогноз у пациентов с сердечными заболеваниями. Они оказывают положительное влияние на физическую работоспособность, симптомы и психическое состояние.
Улучшение контроля факторов риска имеет важное место. Самым заметным и неоспоримым фактом является этот эффект у пациентов с ишемической болезнью сердца и хронической сердечной недостаточностью.
Одним из основных вопросов, связанных с созданием реабилитационных программ, является выбор наиболее подходящей интенсивности упражнений. Не следует забывать, что у большого числа пациентов первичная низкая работоспособность обусловлена сидячим образом жизни, ожирением, старостью и не может переносить нагрузку с высокой интенсивностью.

Не следует забывать, что пациенты испытывают физические стрессы не только во время реабилитационных процедур, но и в повседневной жизни. Важной частью программы реабилитации является информирование пациентов об их двигательной активности дома.
Восстановление инфаркта миокарда начинается через несколько часов после поступления в больницу и длится от нескольких недель до нескольких месяцев после выписки. Сохранение постельного режима указывается только в том случае, если признаки ишемии миокарда сохраняются, если у пациента есть стенокардия, сердечная недостаточность или гемодинамика нестабильная. У бессимптомных пациентов с неосложненным инфарктом реабилитация может начаться даже после успешного реперфузионного лечения.
Реабилитация больных с инфарктом миокарда значительно изменилась за последние десятилетия в связи с резким сокращением сроков госпитализации больных (снижения госпитализации от нескольких недель до 3-5 дней в последние годы), ранним восстановлением кровотока (первичное вмешательство через кожу и фибринолиз), гибкое отношение к каким-либо средствам и т. д. Он проходит через 3 фазы.
Основные фазы
Реабилитацию больного после инфаркта принято делить на три фазы.
Фаза I (внутрибольничная фаза)
Фаза I длится 3-5 дней для неосложненных случаев. Если возникают осложнения, длительность госпитализации увеличивается. Целью является достижение уровня двигательной активности, который обеспечивает самообслуживание пациента. Пациенты проходят обучение в плане роли двигательной активности, сроков реабилитационной программы, контролю и самоконтролю интенсивности физических нагрузок, симптомам, которые могут быть спровоцированы, важности факторов риска.
Мониторинг основных параметров гемодинамики (ЧСС и артериального давления) проводится до, во время и после процедуры. При необходимости (пациенты с высоким риском) используется телеметрический контроль ЭКГ.
В течение первых 24 часов пациент соблюдает строгий режим лечения. Допускается минимальное физическое усилие, например, сидя в удобном положении на постели, либо полулежа, принимать еду. У гемодинамически стабильных пациентов с контролируемыми симптомами стенокардии и отсутствием осложнений в конце первого дня проводятся дыхательные упражнения в лежачем положении.

На второй день разрешается сидеть в постели 2-4 раза в день в течение 10-15 минут, посещать туалет, осваивать заново навыки самообслуживания. Практика включает дыхательные упражнения и упражнения для периферических мышечных групп в лежачем положении. В конце дня пациент может сидеть со свешенными вниз ногами. Занятия проводятся 2-3 раза в день.
На третий день пациент принимает вертикальное положение, совершает первые шаги вокруг кровати, делает упражнения в лежачем и сидячем положении. Во второй половине дня прогулка разрешена вокруг кровати, а затем по комнате. В течение нескольких дней двигательная схема постепенно расширяется при низких интенсивностях при увеличении частоты сердечных сокращений не более 10-20 в минуту. Пациента необходимо проинструктировать о двигательной активности дома.
Фаза II
Фаза II начинается сразу после выписки пациента или в течение первых 2 недель. Желательно провести ограниченный симптом эргометрический тест перед включением в программу реабилитации. Первоначально его можно проводить в условиях специализированной больницы для реабилитации или непосредственно в амбулаторных условиях. В первые 2-4 недели вводят низкоинтенсивные аэробные нагрузки, которые поддерживают функцию сердца.
После этой стадии проводится максимальное эхометрическое испытание (у некоторых из пациентов), позволяющее точно дозировать физические нагрузки.
На основании полученных результатов подключают аэробные упражнения с умеренной до высокой интенсивности, и мощность нагрузки увеличивают с умеренной до высокой интенсивности.
Изменения касаются и силовых нагрузок в целях достижения тренировочного эффекта (увеличение аэробной емкости и силовых возможностей пациента). Постепенно увеличивается интенсивность тренировки. Хорошо проделанная программа реабилитации может повысить физическую работоспособность некоторых пациентов после инфаркта. Эффект программы реабилитации особенно заметен у пациентов с малоподвижным образом жизни, пожилых людей, пациентов с хронической ИБС и дисфункцией сердца и сосудов.
Фаза III
Цель III стадии заключается в поддержании или увеличении физической нагрузки. Занятия индивидуальные или групповые и проводятся без непосредственного наблюдения специалистом. Регулярные консультации с кинезитерапевтом (1-2 раза в месяц) рекомендуются для оптимизации методологии и обучения. Аэробные нагрузки могут быть средней и высокой интенсивности. Рекомендуемые силовые нагрузки — от легкого до умеренного веса, с возможностью 10-15 повторений каждого упражнения.

Не рекомендуется использовать аэробные и силовые нагрузки, близкие к максимально допустимому уровню. Продолжительность этой фазы не ограничена.
Методы восстановления кровотока включают тромболизис, первичное чрескожное коронарное вмешательство (ЧКВ) и операцию шунтирования коронарной артерии.
Тромболиз
Тромболизис — это метод разрушения тромбов фармакологическими агентами (фибринолитиками), при котором кровоток восстанавливается через блокированную тромбом коронарную артерию при сердечном приступе.
Чрескожное коронарное вмешательство
Чрескожное коронарное вмешательство (ЧКВ) является инвазивным методом механического восстановления кровотока через заблокированную коронарную артерию, в которой артерия открыта путем расширения баллона и/или имплантации внутрикоронарных стентов. Стенты представляют собой небольшие металлические трубки с сетчатыми стенками. По специальной методике они помещаются в место окклюзии коронарных артерий, чтобы держать просвет проходимым. Этот метод лечения является самым современным и характеризуется самой низкой смертностью. Недостатком является то, что он требует специального оборудования и хорошо подготовленных специалистов.

Аортально-коронарное шунтирование
Вариант обводной коронарной артерии сердца и способ восстановления кровотока, в результате чего кровь идет в обход пораженной вены или артерии. Делается это с помощью вшивания здорового участка в аорту или в ее ветвь. Этот метод редко используется у пациентов с острым инфарктом миокарда, а именно в случае отказа первичных коронарных артерий.
Явным показанием к кардиохирургии является появление механических осложнений во время инфаркта.
Выбор метода реваскуляризации зависит от доступности и сроков возникновения боли в груди. При назначении вмешательства, помимо ацетилсалициловой кислоты и колопидогреля, пациенту также надо предварительно дать гепарин 70-100 ЕД на килограмм веса.
Противопоказаниями для тромболизиса являются:
Абсолютные:
- Геморрагический инсульт или нечеткая этиология.
- Ишемический инсульт за последние 6 месяцев.
- Травма ЦНС.
- Недавняя серьезная травма головы за последние 3 недели.
- Любая болезнь свертывания крови.
- Пункция (биопсия печени, поясничная пункция).
Относительные:
- Преходящее нарушение мозгового кровообращения за предыдущие 6 месяцев.
- Чрескожная антикоагулянтная терапия.
- Беременность или первая неделя после рождения.
- Запущенная болезнь печени.
- Инфекционный эндокардит.
- Активная язвенная болезнь.
- Стойкая гипертензия — 180 мм рт.ст./110 мм рт.ст.).
Как вы можете видеть, противопоказаний к тромболизису немало. В отличие от тромболизиса, единственным противопоказанием для интервенционного лечения (ЧКВ) при инфаркте миокарда является отказ пациента.
Оценка успеха тромболитиков основывается на следующих критериях: снижение ST-уровней ЭКГ более чем на 50% от начальных уровней и регрессия реперфузионной аритмии.
В случае достоверных данных или предполагаемого тромболизиса необходимо провести срочную коронарографию и ЧКВ.
Осложнения инфаркта миокарда
Застойная сердечная недостаточность
Сердечная недостаточность может возникать как на ранней, так и на поздней стадии инфаркта миокарда. Острая сердечная недостаточность является наиболее распространенным осложнением в острой фазе инфаркта миокарда. Это результат парадоксального систолического давления, что значительно снижает функцию левого желудочка. Острая недостаточность левого желудочка проявляется выраженной одышкой и проявлениями отека легких.
Застойная сердечная недостаточность в хронической стадии проявляется в прогрессирующей и нарастающей одышке, легкой усталости, первоначально при более высоких нагрузках и, далее, в состоянии покоя.
Лечение острой сердечной недостаточности проводится с использованием кислорода, диуретиков и морфина в дозе 2,5-5 мг для снятия одышки. При высоком кровяном давлении даются нитраты, согласно значениям артериального давления. Контролируется насыщение крови кислородом.
Кислород поставляется с неинвазивной легочной вентиляцией. Неудовлетворительные результаты приводят к необходимости эндотрахеальной интубации и искусственной легочной вентиляцией (ИВЛ).
В правом желудочке наблюдается низкое давление, наполнение вен, отсутствие застоя в легочной ткани. Обработка проводилась путем применения специальных составов после стабилизации кровотока. Если кровь имеет прежние показатели, подключают катехоламины.
Механические осложнения
Разрыв свободной стенки сердца — серьезное осложнение с возможной смертностью. Диагноз этого осложнения является клинико-эхокардиографическим. Пациенты, испытывающие это осложнение, находятся в состоянии шока и с клинической картиной сердечной тампонады. Перикардиальная жидкость обнаруживается после эхокардиографии.

Временным решением проблемы является перикардиоцентез (перикардиальная пункция). Для преодоления разрыва требуется немедленное кардиохирургическое вмешательство.
Папиллярный разрыв мышц приводит к острой митральной регургитации. Это может привести к тяжелым отеку легких и/или кардиогенному шоку. Митральные поражения диагностируются аускультацией и эхокардиографией. Здесь показана интраартериальная противотуберкулезная баллонная терапия для гемодинамической стабилизации. Нитраты дают для снижения давления в легочной артерии. Метод лечения — кардиохирургическое вмешательство.
При консервативном лечении механических осложнений смертность составляет около 90%, а при быстрой кардиохирургии она может быть снижена до 50%.
Ритмические осложнения
Аритмия — очень распространенное явление при остром инфаркте миокарда. 50% пациентов с ОИМ умирают от угрожающих жизни аритмий.
Экстрасистолы — встречаются почти у всех пациентов с острым инфарктом миокарда. Они неопасны для жизни, и, кроме того, бета-блокаторов для устранения симптомов вполне достаточно. Они не требуют какого-либо другого антиаритмического лечения.
Желудочковая тахикардия также распространена и не требует специальной корректировки. Желудочковая тахикардия, которая является гемодинамически значимыми, более опасны. Препаратом выбора является Амиодарон. В случае расстройства гемодинамики также указывается электрокардиоверсия.
Фибрилляция желудочков — угрожающая жизни аритмия. Различают фибрилляцию первичной и вторичной формы. Первичная происходит в течение первых 4 часов после начала ОИМ. Через 48 часов после начала острого инфаркта миокарда у пациентов с тяжелой сердечной недостаточностью. Это признак плохого прогноза и является поводом для имплантации дефибриллятора кардиовертера. Фибрилляция желудочков лечится дефибрилляцией. Если дефибрилляция терпит неудачу, начинается сердечно-легочная реанимация — искусственное дыхание, непрямой массаж сердца, введение адреналина, бикарбоната натрия. Вероятно введение Амиодарона.
Фибрилляция предсердий — приступы фибрилляции предсердий происходят у 20% пациентов с инфарктом миокарда. Это чаще встречается у пациентов с ОИМ, у которых развивается сердечная недостаточность. Жизненно опасна фибрилляция предсердий с быстрым ответом на реакцию камер из-за гемодинамической нестабильности. В случае фибрилляции предсердий дается Амиодарон для восстановления синусового ритма. При остановке сердца также назначают бета-блокаторы или дигоксин. Пациентам с фибрилляцией предсердий также следует назначать антикоагулянтную терапию.
Атриовентрикулярная блокада типа I и II типа обычно не требует лечения. Блокады типа II и III указывают на временную или постоянную сердечную стимуляцию, если они вызывают гемодинамическую нестабильность и не реагируют на лечение атропином.
При остановке сердца требуется немедленное начало сердечно-легочной реанимации:
- дыхания;
- непрямого массажа сердца;
- применения адреналина;
- атропина;
- бикарбоната натрия.
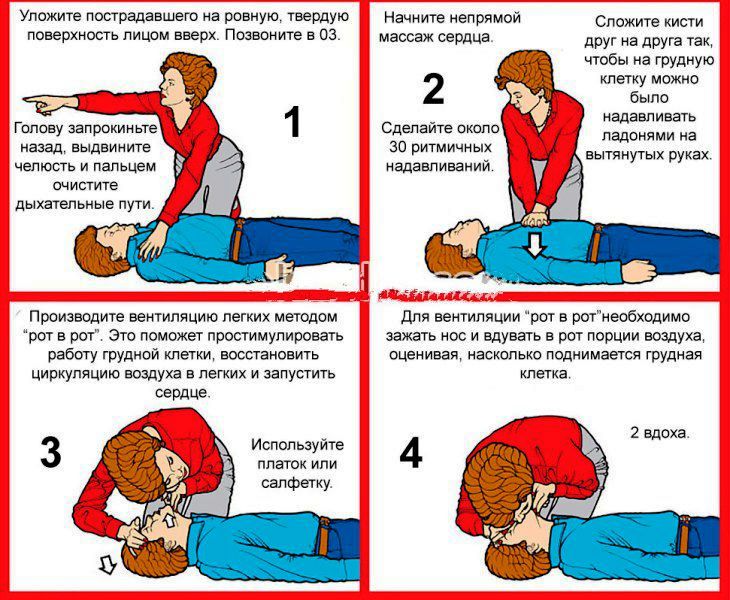
В дальнейшем проводится по необходимости сердечная стимуляция. Все описанные осложнения приводят к острой сердечной недостаточности и развитию кардиогенного шока с высоким риском для жизни пациента.
Другие осложнения
Интерстициальные тромбы — чаще всего встречаются с обширными инфарктами на передней стенке. Диагностируется с помощью эхокардиографии. Лечение проводят в присутствии подвижных тромбов низкомолекулярным гепарином и пероральными антикоагулянтами в течение 3-6 месяцев.
Ранний перикардит — происходит обычно после 48 часов инфаркта. Это перикардит, проявляющийся жесткой грудной болью, связанной с дыханием и суправентрикулярной аритмией.
Лечится нестероидными противовоспалительными препаратами.
Поздний перикардит (синдром Дрессера). Он начинается через несколько недель после сердечного приступа. Даются ацетилсалициловая кислота и кортикостероиды. Встречается редко.
Временная нетрудоспособность
Этот вопрос интересует многих больных с инфарктом миокарда. По общедоступным данным, больные находятся в стационаре обычно не более 2 месяцев в среднем. В наиболее запущенных случаях продолжительность госпитализации может варьироваться от 3 до 4 месяцев. Отдельные люди заявляют, что переносят инфаркт на ногах. Часто звучат рассказы о том, что некоторые после выписки из больницы продолжают лечиться в домашних условиях на период от 15 до 30 дней. Продолжительность временной нетрудоспособности после инфаркта редко составляет более 3 месяцев.
После инфаркта миокарда обычно рекомендуют соблюдать постельный режим на протяжении 6-8 недель.

Но за последние годы, как говорят специалисты, больные нередко отходят от этого правила.
Объясняется это тем, что отрицательных сторон у постельного режима больше, нежели положительных.
Строгое соблюдение постельного режима является обязательным далеко не для всех людей. Это провоцирует такие неблагоприятные явления, как обострение приступов грудной жабы, тромбофлебит, тромбоэмболия.
Если инфаркт имеет легкое клиническое течение, можно вставать на 3-ей неделе, а к концу первого месяца свободно ходить. Если больному это удается без каких-либо затруднений, с дальнейшим восстановлением трудоспособности проблем не возникает.
Полный покой рекомендуется только людям с тяжелыми случаями инфаркта.
Для профилактики заболеваний легких лучше принять удобное сидячее положение. Но даже в таких случаях рекомендуются через короткое время прогулки по комнате. Длительная неподвижность приводит к тому, что, помимо основного заболевания, развиваются разного рода осложнения. Длительный постельный режим, который был принят ранее, сейчас все больше подвергается пересмотру. Ранее звучали мнения о том, что необходимо постоянно лежать, пока не сформируется рубец в мышце сердца.
По наблюдениям выясняется, что длительный постельный режим способствует состоянию депрессии, общей слабости, наклонности к тромбоэмболии и даже запорам.
В отдельных ситуациях отказ от постельного режима не ведет к каким-либо неблагоприятным последствиям.
Более того, желательно включать во время пребывания в постели физические упражнения и трудотерапию. Все это способствует восстановлению тонуса сосудов и мускульных тканей, защищает от осложнений и в целом благоприятно воздействует на психику пациента. Когда период временной нетрудоспособности после инфаркта миокарда заканчивается, примерно половина больных принимает решение посетить дом отдыха или профилактический санаторий.

50% пациентов выписывается без дальнейшего прохождения комиссии ВТЭК. Однако по-прежнему есть люди, которые вынуждены решать вопрос дальнейшей трудоспособности.
Чуть больше четверти больных, госпитализированных в больницу, получают в итоге третью группу инвалидности. Почти столько же переходит во вторую группу.
Вопрос длительной временной нетрудоспособности имеет важное значение. Говоря о том, что именно подразумевается в данном случае, чаще всего говорят о сроках не более 2 месяцев с дальнейшим пребыванием в санатории.
Врач может дать выписку из больницы только после объективного осмотра. Он должен убедиться в том, что у человека исчезла вся основная симптоматика, и он теперь чувствует себя хорошо.
Иногда после проявления грудной жабы, которая сопровождала инфаркт, самочувствие может быть довольно хорошим. Это приводит к тому, что человек переоценивает свои возможности и рано приступают к привычной физической нагрузке.
Есть и другие категории пациентов, которые, наоборот, боятся любой работы ввиду возможного ухудшения состояния. Это является проявлением двух крайностей. Таких больных надо понемногу вовлекать в трудовую деятельность.
Если имеет место симптоматика, как при ограниченном инфаркте миокарда, срок временной нетрудоспособности иногда сокращается. Однако он в любом случае должен составлять не меньше 3 месяцев. От 4 до 6 месяцев составляет срок нетрудоспособности при обширном инфаркте, если судить по клиническим данным и картине, выдаваемой электрокардиограммой.
Листок нетрудоспособности
Существуют особые критерии, согласно которым говорят о сроках временной нетрудоспособности после перенесённого инфаркта миокарда. Они являются ориентировочными и равны:
- Примерно 2 месяца проводит пациент после инфаркта на больничном, если установлен мелкоочаговый инфаркт миокарда.
- От 2 до 3 мес — длится больничный после обнаружения крупноочагового варианта. То же самое касается трансмурального ИМ.
- 3-4 месяца составляет срок при осложненном варианте.
Рецидивирующие формы, сопровождающиеся сбоями ритма и проводимости, хронической коронарной недостаточностью и недостаточностью кровообращения, требуют специальной медико-реабилитационной комиссии, которая выносит окончательное решение.

Она может продлить больничный лист. В итоге он может составить более 4 месяцев, если специалисты видят реальную перспективу восстановления работоспособности.
- 1-й функциональный класс означает, что человек полностью трудоспособен. Однако его нельзя назначать на ночную смену, давать ему дополнительную работу и отправлять в командировки. Люди, которые ранее занимались тяжелым физическим трудом, должны быть переведены на другую работу.
- Трудоспособные больные, занимающиеся легким физическим трудом, относятся к 2 функциональному классу. Здесь физическое напряжение предполагается неинтенсивное.
- 3 функциональный класс включает в себя нетрудоспособных людей, которые занимаются профессиями с внушительным психоэмоциональным напряжением и физической нагрузкой.
- Наконец, четвертый класс предполагает людей нетрудоспособных.
Как бы там ни было, социальная реабилитация по-прежнему играет важную роль в поддержании качества жизни больных.
Видео «Важные моменты восстановления после инфаркта»
В этом видео врач-кардиолог популярно рассказывает на какие моменты нужно обратить внимание при восстановлении после перенесенного инфаркта миокарда.







Больничный после того, как произошел инфаркт, выдают индивидуально. Некоторые не хотят идти на больничный, после того, как прошел инфаркта. Им хочется реабилитироваться.