Последствия повторного инфаркта миокарда

Область сердечной мышцы (миокарда), подвергающаяся некрозу, вызванному ишемией, называется рецидивирующим инфарктом миокарда. Он является ведущей причиной инвалидности и смертности в экономически развитых странах. На его долю приходится около 25% всех смертей в этих зонах.
Риск острого инфаркта миокарда (ИМ) возрастает с возрастом и в 4-5 раз чаще встречается у мужчин.
Причины возникновения
Основной причиной рецидивирующего инфаркта миокарда наиболее часто выступает наличие атеросклеротических бляшек на внутренней поверхности коронарных сосудов (сосудов, снабжающих богатой кислородом и питательными веществами кровью клетки сердца).
Существуют некоторые факторы риска, которые влияют на развитие рецидивирующего инфаркта миокарда:
- возраст;
- вредные привычки — курение и злоупотребление алкоголем;
- диетические погрешности — чрезмерное употребление соли, богатых животными жирами продуктов;
- малоподвижный образ жизни и отсутствие физической активности.

Симптомы
Инфаркт миокарда симптомы может иметь самые разнообразные. Вероятность повторного инфаркта, по заверениям западных специалистов, напрямую зависит от состояния капсульной оболочки, в которую заключена бляшка.
Повторное возникновение миокарда является болезненным состоянием, в котором полная приостановка кровотока происходит в крупном коронарном сосуде. Как вариант, наблюдается выраженное несоответствие между потребностями кислорода и притоком артерий в определенном сегменте миокарда.
Клинические и морфологические сравнения предполагают, что некротический размер должен превышать 0,5 см для того, чтобы считаться острым инфарктом миокарда.
Патогенетически, в случае повторного инфаркта миокарда можно рассмотреть две основные проблемы.
Патологические изменения в коронарных артериях
Основным бременем изменений болезни коронарной артерии являются атеросклеротические поражения и их осложнения. Наиболее распространенные и более тяжелые из них находятся в передней ветви кровотока. Также местами локализации выступают правая коронарная артерия и ее ветвь.
Второй инфаркт миокарда последствия может иметь различные. Все зависит от наследственности человека и изначального состояния здоровья, присутствия хронических патологий.
Важно! Лечение повторного инфаркта в точности совпадает с тем, как проводится терапия первичных нарушений. Однако после второго инфаркта ситуация может усложняться из-за того, что в мышечной ткани уже имеются определенные неблагоприятные изменения.
Следует отметить, что в медленном и прогрессивно развивающемся патологическом синдроме сердечной мышцы, а также при медленном прогрессировании атеросклеротических бляшек существуют возможности для некоторой реконструкции коронарной артерии путем построения артериальных анастомозов. Эти анастомозы относительно хрупки. В запущенных состояниях, а также при ускорении атеросклеротического процесса возможности анастомотических соединений быстро истощаются, а соответствующая зона орошения подвергается миокардиальной ишемии, которая может закончиться острым инфарктом миокарда.
Роль тромботической окклюзии в коронарных артериях для возникновения острого инфаркта миокарда, несомненно, очевидна.
Тромбы чаще всего встречаются в передней ветви, за ними по частоте поражения идет правая коронарная артерия, кольцевая ветвь, задняя ветвь и левая коронарная артерия.
Инфаркт миокарда может иметь смазанные симптомы, если речь идет о молодой женщине, так как ее защищает гормональная система. Чтобы второй инфаркт миокарда последствия имел минимальные, необходимо своевременно обследоваться. Длина тромбов колеблется от нескольких миллиметров до нескольких сантиметров. Их локализация предопределяет тяжесть и степень острого инфаркта миокарда. В некоторых случаях можно обнаружить более одного тромбоза. Место их локализации нередко — задняя ветвь и левая коронарная артерия. Инфаркт миокарда у мужчин симптомы имеет отличные нежели у представительниц прекрасного пола.
Изменения в миокарде
Гораздо менее остро инфаркт миокарда развивается на неповрежденном миокарде. Поэтому следует учитывать ранее перенесенные патологические изменения миокарда, поскольку они могут быть связаны с некоторыми морфологическими и клиническими особенностями течения недуга. Для этой цели применяются простые морфометрические критерии с учетом общей массы сердца, толщины желудочков и наличия миокардиосклероза. В большинстве случаев острого инфаркта миокарда обнаруживаются:
- большие размеры сердца;
- миокардиальный склероз;
- увеличенная толщина левого желудочка.
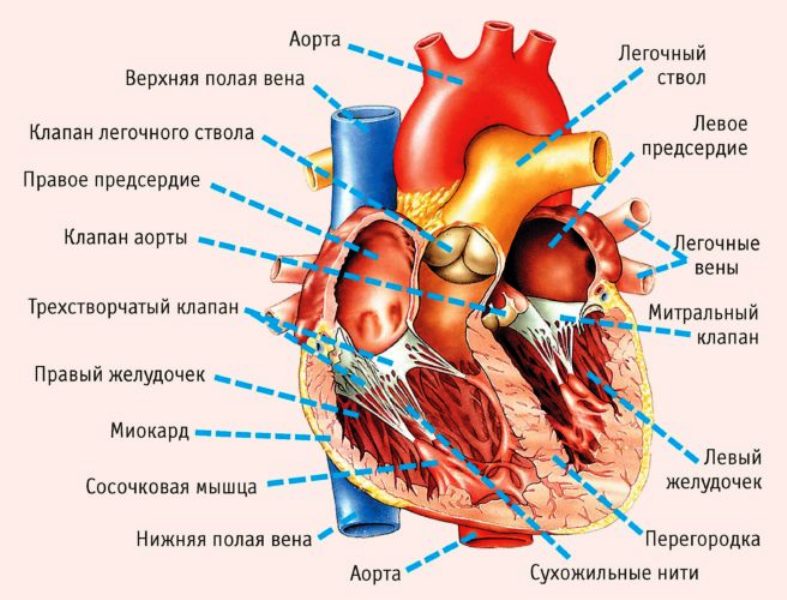
Это, несомненно, оказывает предварительную нагрузку на миокард и требует улучшения артериального кровотока. Но он не может быть гарантирован в условиях прогрессирующего коронарного атеросклероза, несмотря на попытки адаптировать коронарный кровоток. Баланс между потребностями кислорода в перегруженном миокарде и возможностями артерий является деликатным.
Нарушение, вызванное прогрессирующей нагрузкой и коронарным атеросклерозом, неизбежно приводит к ишемии или острому инфаркту миокарда, соответственно.
В области инфаркта новые приступы ишемии могут возникать при неполной окклюзии или после успешной тромболитической терапии с высоким остаточным стенозом. У определенных возрастных групп такие рецидивы встречаются у 25-30% пациентов.
Факторы возникновения
Клиническая картина в рецидивирующего инфаркта миокарда не сильно отличается от острого инфаркта миокарда. Основным симптомом этого заболевания является сильная боль в груди, которая может распространиться на левое плечо, левую руку до мизинца ноги, шеи, плеча, нижней челюсти. Пациенты поддаются панике и испытывают чувство близкой смерти. Типичным является:
- паническая атака;
- обильное потоотделение;
- сердцебиение;
- беспокойство.
Диагноз рецидивирующего инфаркта миокарда основан на истории острого инфаркта миокарда, клинической картины, физического осмотра, а также необходимых лабораторных и инструментальных исследований. Особенно важными для диагностики являются ферменты сыворотки. Проводятся инструментальные испытания:
- электрокардиограмма (ЭКГ);
- эхокардиография;
- радиоизотопные исследования;
- коронарная артериография.
При повторном инфаркте страдают те же отделы, что и при первичной форме.
Третий инфаркт последствия может иметь почти те же, что и второй, но нельзя забывать, что с каждым новым инцидентом страдает все большая площадь мышечной ткани.
К тому же после третьего по счету приступа увеличивается вероятность присоединения серьезных осложнений, поэтому такому пациенту требуются максимальный уход и внимание.
То же самое касается первой помощи, если случился обширный инфаркт. Шансы выжить увеличиваются, если рядом находится человек с навыками ее оказания.
Следует проводить непрямой массаж сердца и искусственное дыхание попеременно. В этом случае в зоне пораженного участка миокарда отмирание кардиомиоцитов происходит с наименьшей скоростью. При наличии сопутствующих проблем, в том числе врожденных, таких как пороки сердца, прогноз усложняется. Вот почему такое важное значение имеет своевременная доставка в стационар.
Лечение
Лечение рецидива инфаркта миокарда не отличалось от того, которое практиковалось при острой форме. Первоначально лечение тромболитиками было использовано для разрушения тромбов. Оперативная реваскуляризация указана у пациентов с отсутствием успеха после применения тромболизиса, с тяжелой коронарной болезнью, особенно стенозом, с механическими осложнениями — разрывом желудочковой мембраны и сосочковой мышцы.
Основными препаратами за пределами тромболитиков, антиагрегатов и антикоагулянтов являются нитраты, бета-блокаторы, антагонисты кальция и ингибиторы АПФ.
Факторы риска сердечного приступа и других сосудистых событий уже широко известны. Большинство людей знают, что:
- гипертония;
- диабет;
- высокий уровень холестерина;
- курение;
- гиподинамия;
- ожирение, в конечном счете способны повредить сердце, мозг, почки, легкие.
Тем не менее недооценивается главный фактор риска — сам сердечный приступ.
Медициной давно доказано, что, когда у пациента наблюдается инфаркт миокарда, риск рецидива значительно выше, чем у тех, у кого не было сердечного приступа. Новый сердечный приступ может возникнуть в области старого, затрагивая более широкую часть сердечной мышцы, но он также может иметь место в другой части сердца. Эти пациенты имеют риск ишемического инсульта или других острых заболеваний, связанных с обструкцией сосудов артерий.
Современное инвазивное лечение сердечных приступов значительно увеличивает вероятность возникновения инцидента и сведения к минимуму последствий. Проникновение в заблокированный кровеносный сосуд с помощью специального катетера и восстановление его проходимости путем размещения стента уже обычно применяется. Это может решить острую проблему со здоровьем, но не устраняет причины сердечного приступа.
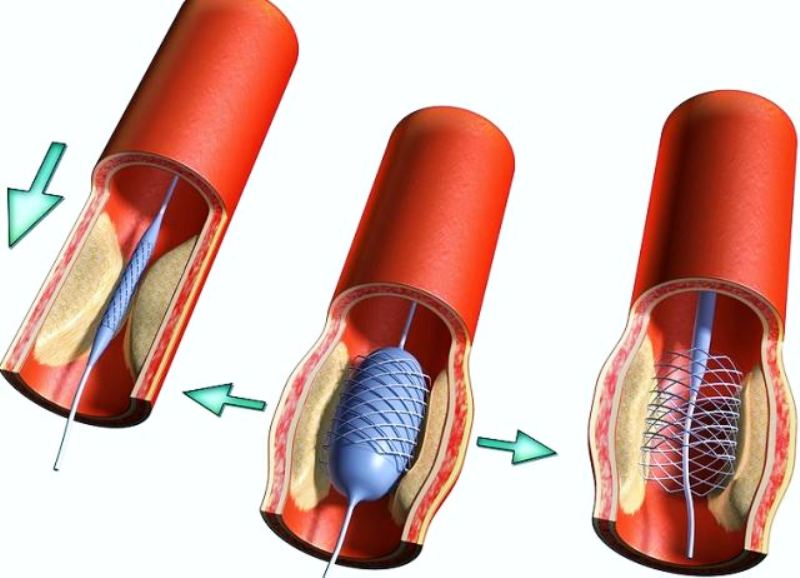
У большинства пациентов повреждение внутренних стенок артерий, питающих сердце кровью, происходит по всей длине. В соответствии с инвазивной процедурой преодолевается только самое критическое сужение в несколько миллиметров.
Поэтому последующая терапия имеет решающее значение для долгосрочного выживания и качества жизни.
Как не допустить повтора
Очень важно не допускать повторный сердечный приступ, потому что это приводит к потере эффективной сердечной ткани — миокарда. В области дефекта образуется соединительная ткань, которая не обладает способностью сокращаться, как сердечная мышца.
С каждым последующим сердечным приступом функция накачки сердца уменьшается, а риск развития аневризмы в стенке сердца увеличивается. В конечном счете, серьезная сердечная недостаточность может возникать со всеми неблагоприятными последствиями для пациента — неспособностью выполнять обычные задачи, утомляемостью с минимальными усилиями и даже в покое, одышка, отек.
Пациентам, перенесшим сердечный приступ, необходимо использовать так называемую вторичную профилактику — профилактику повторного сердечного приступа, инсульта.
После первичного лечения в кардиологической клинике с проведением лабораторных анализов каждый пациент с инфарктом должен пройти постоянную терапию, которая на протяжении многих лет находится под контролем кардиолога. Основными видами препаратов для длительного лечения после сердечного приступа являются статины и антиагрегантные препараты.
Статины контролируют уровни ЛПНП (плохого холестерина), а некоторые из них также оказывают дополнительные эффекты, уменьшая активность воспаления внутренней стенки артерий. Это воспаление является частью порочной цепи, которая наряду с другими факторами приводит к сердечному приступу.
Подавляя агрегацию тромбоцитов — способность тромбоцитов сжиматься и образовывать сгустки, риск возникновения новых препятствий в жизненно важных кровеносных сосудах значительно снижается.
В дополнение к ацетилсалициловой кислоте теперь доступны новые поколения эффективных антитромбоцитарных препаратов, таких как Тикагрелор, Прарогрел и Клопидогрель. Поскольку целью является подавление активности тромбоцитов на 50%, обычно необходимо принимать, по меньшей мере, два антиагрегантных препарата.
Пациенты часто спрашивают, как долго они должны принимать статины и антиагрегантные препараты. По словам экспертов, их следует применять без перерыва для пациентов, перенесших инфаркт миокарда в течение многих лет.
Статины и антитромбоцитарные препараты фактически предотвращают риск сердечно-сосудистой патологии. Сложно сказать, какая из указанных двух групп важнее. Но эти две группы лекарств доказали, что продлевают жизнь. По словам специалистов, кардиологу следует рассмотреть вопрос о том, включать ли бета-блокаторы в долгосрочное лечение с осторожными оценками дозы, а также ингибиторами АПФ.
Опыт инфаркта действительно шокирует больных. Физический и психический дискомфорт, причиняемый им, беспрецедентен, особенно если у пострадавшего никогда не было проблем с его сердцем, и поэтому считал себя совершенно здоровым.
Как только пациент проходит этот опыт и испытывает первые симптомы, он пытается точно выяснить, что с ним случилось, и, самое главное, какое влияние на его жизнь будет оказывать инфаркт.
Сначала он спрашивает врачей, которые его госпитализируют, а затем сотрудников, которые находятся рядом с ним в палате.

Появление второго удара зависит от многих факторов, но, в основном, зависит от самого пациента. С помощью своего врача он должен признать факторы риска, которые привели его к первому инциденту, и относиться к ним внимательно.
Если у близких родственников имел место инсульт, то есть если имеет место генетический фактор, тогда минимальное воздействие может создать условия инфаркта.
Кроме того, было показано, что твердость капсулы, окружающей атеросклеротическую бляшку, генетически определена. Таким образом, если капсула толстая, твердая и не ломается легко, возможность инфаркта минимизируется, независимо от количества стенозов, присутствующих в коронарной артерии.
Поэтому секрет сердечного приступа заключается в качестве капсулы, окружающей атеросклеротическую бляшку.
Важность мер профилактики после инсульта показана исследованиями, в которых утверждается, что когда молодой курильщик прекращает курить после первого удара, вероятность нового сердечного приступа ограничена до 1/3 по сравнению с тем, кто продолжает курить после первого инцидента.
Пачка сигарет увеличивает вероятность инфаркта миокарда. Для 100 000 человек в общей популяции около 100 человек страдают сердечным приступом, если они не курят сигареты.
Напротив, если они курят 1 пачку сигарет ежедневно, 400 человек из 100 000 населения в целом будут страдать сердечным приступом.

Основываясь на всех этих фактах, пациент после первого удара, если он в состоянии бороться со всеми предрасполагающими факторами сердечного приступа и сотрудничать со своим врачом, следовать правильному лечению, существует вероятность в 80%, что повторный инфаркт миокарда не повторятся.
Наиболее частые вопросы возникают у тех, у кого уже есть проблемы с сердцем, либо присутствовали инциденты в семье. Также есть просто люди, которые просто хотят знать некоторые вещи, чтобы оказать себе или другим людям первую помощь, когда возникнет такая необходимость.
Как понять, что у вас сердечный приступ?
Если вы чувствуете, что что-то странное происходит, надо вызвать первую помощь.
В частности, это следующие симптомы:
- Дискомфорт в груди: дискомфорт в области сердца может занять несколько минут или пройти и вернуться. Дискомфорт воспринимается, как боль или удушающее давление.
- Дискомфорт в верхней части тела: боли в одной или обеих руках, спине, шее, челюсти или желудке являются тревожными признаками инфаркта.
- Одышка.
- Необычные реакции организма, такие как внезапный холодный пот, головокружение и усталость.
- Сильная боль возможна, но не всегда. При сердечном приступе кровообращение в сердце прекращается и является реакцией сердечных клеток, что приводит к этой сильной боли. Правда, у женщин, боль или дискомфорт начинаются мягче и постепенно превращаются во что-то более интенсивное.

Возможно ли заработать сердечный приступ и не понять это? Это действительно возможно и распространено у людей с диабетом.
Так называемый «тихий инсульт» не сопровождается выраженными болями в груди, но часто он имеет симптомы, которые мы склонны игнорировать, такие как одышка и дисфункция ЖКТ.
Сердечный приступ может случиться в любое время дня, но было замечено, что это обычно происходит в ранние утренние часы. Специалисты Скорой говорят, чтобы большинство сердечных приступов происходит между 06.00-12.00 часами.
Если вы считаете, что у вас сердечный приступ, немедленно вызовите Скорую и попытайтесь сохранить максимально стабильное состояние. Затем ложитесь и разжевывайте аспирин, который минимизирует повреждение или дальнейшее распространение тромба. Было бы неплохо как-то заботиться о том, чтобы дверь вашего дома была открыта для приема медсестер. Не стоит пить и есть что-либо до приезда бригады. Рекомендуется позвонить кому-нибудь — соседу, другу или родственнику, способного побыть рядом и успокоить вас, пока вы ожидаете доктора.

Что ждет в больнице?
Как только вы войдете в больницу, вы будете подключены к устройству для мониторинга сердца, вам подадут кислород и введут болеутоляющее средство, а электрокардиограмма покажет вашим врачам импульсы сердца и обнаружит любые аритмии и аномалии в его работе.
Анализ крови покажет, серьезно ли повреждено сердце или нет, и будет повторяться через 12 часов для получения более полной картины. В зависимости от результатов тестов и тяжести инфаркта, вероятно, вы останетесь в больнице, чтобы получить правильное лечение, и если нужно, пройти операцию.
Можно ли продолжить тренировки после приступа?
Упражнения уменьшают риск повторного сердечного приступа, но в этих случаях лучше всегда получить согласие вашего врача относительно того, какое упражнение лучше всего подходит для вашего состояния. Большинство врачей рекомендуют:
- аэробные упражнения;
- ходьба;
- бег;
- плавание, чтобы успокоить чувствительную сердечную мышцу.

В любом случае, не принимайте на себя никаких инициатив, если у вас нет одобрения со стороны врача.
Дополнительные рекомендации
Сложно сказать точно, сколько инфарктов или может перенести человек. Чаще всего имеет место от 1 до 2 инцидентов. Понятно, что с каждым новым случаем вероятность благополучного исхода уменьшается.
Чтобы этого не случилось, надо отказаться от табакокурения. Исключить никотин надо, в том числе и перестав быть пассивным курильщиком.
Гипертоникам следует уменьшить свои показатели до 140 на 90 мм. рт. ст. и меньше, по возможности. Важнейшее значение имеет нормализация веса.
Индекс массы тела должен находиться на уровне 18,5. Здесь следует указать окружность талии. У женщин она не должна превышать 88 см, а у мужчин — 102 см.
Как минимум, пять дней в неделю необходимо уделять внимание физической активности. Это может быть катание на велосипеде, ходьба по 30 минут.
Уровень ЛПНП должен быть меньше 1,8 ммоль на литр. С этой целью, вероятно, придется принимать статины. Диабетикам следует полечиться, чтобы обеспечить показатель гликированного гемоглобина до 7%. Помощь окажет и постоянный прием Клопидогрела, Аспирина. В первый год после инфаркта их следует комбинировать.
Антикоагулянты, ингибиторы АПФ, бета-блокаторы и блокаторы рецепторов ангиотензина 2 назначаются врачом, как и антагонисты альдостерона. Принимать их следует на длительной основе. Соблюдение этих нехитрых манипуляций не дает абсолютной гарантии, что повторного инцидента не случится. Но благодаря этому можно уменьшить вероятность повторного приступа или же отдалить время его развития.
Видео «Предупреждение инфаркта»
В этом видео рассказывается, что нужно делать чтобы не допустить ИМ, а если он уже случился то не допустить его рецидива.






В современной медицине существует достаточно способов, позволяющих поставить правильно диагноз болезни. Они дают возможность назначать вовремя терапию. Не нужно ждать, когда появятся осложнения.
Когда миокард появляется повторно, то это отдельное заболевание. Внутри крупного коронарного сосуда приостанавливается кровоток. Может быть наличие явного несоответствия между кислородным потреблением и притоком в артерии.