Симптомы и лечение ишемического инфаркта головного мозга

Инфаркт мозга — это заболевание, которое относится к группе острых ишемических цереброваскулярных расстройств. Эта группа также включает бессимптомную недостаточность головного мозга, преходящие ишемические атаки и острую гипертензивную энцефалопатию.
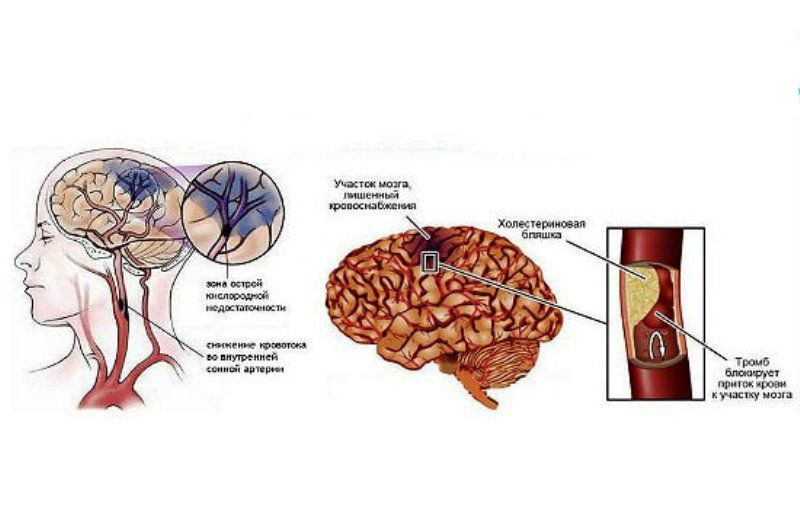
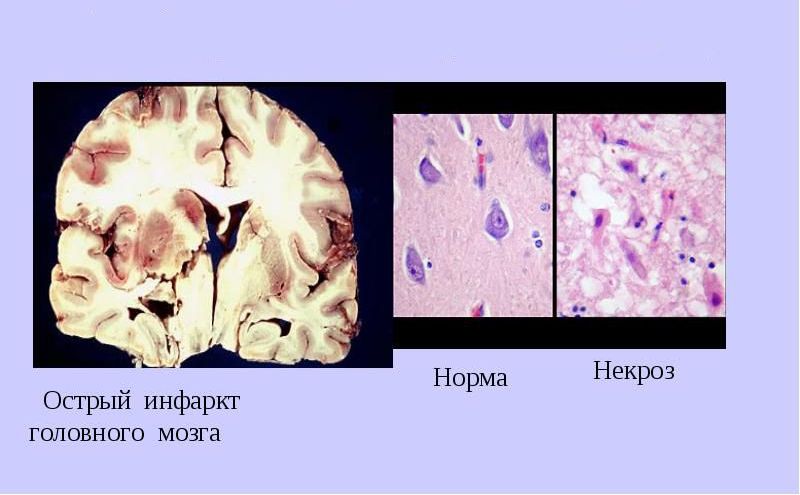
По существу, церебральный инфаркт — это некроз мозговой ткани из-за окклюзии кровеносного сосуда или расстройства мозгового кровообращения, связанного с локальным снижением мозгового кровотока.
В результате появляются симптомы фокального (в зависимости от затрагиваемой части мозга) или общего характера, которые могут быть временными или постоянными.
Причины
Основные причины нарушений мозгового кровообращения можно разделить на несколько групп. Прежде всего, это атеросклеротические изменения в кровеносных сосудах. Нарушения, вызванные церебральным атеросклерозом, выражаются в сокращении просвета сосудов до их полной окклюзии и в создании условий для тромбоза в нестабильных бляшках.
Важно! Ишемический инфаркт головного мозга чаще всего поражает больных пожилого возраста.
Сердечно — сосудистые заболевания, протекающие с образованием тромбов в левых отделов сердца, как например, недавно перенесенный инфаркт миокарда, явление мерцательной аритмии, клапанной патологии, и т.д., создают условия для повреждения тромбов и их движения в кровоток в сосудах головного мозга, что приводит к обструкции и ишемическому некрозу (тромбоэмболии).
Артериальная гипертензия является фактором риска атеросклеротических изменений, а также заболеваний сердца.
Различные состояния и заболевания с тенденцией к усилению свертывания крови могут привести к тромбозу и обструкции кровеносного сосуда головного мозга.
Поскольку причиной могут выступать воспалительные заболевания кровеносных сосудов (васкулит), влияние оказывают и внутричерепные кровеносные сосуды и их патологии:
- височный артериит;
- болезнь Такаясу;
- узелковый полиартериит;
- гранулематоз Вегенера и другие.
Эгогенные факторы риска для ишемического события головного мозга также не следует игнорировать, вреву. очередь это:
- курение;
- мочегонные средства;
- черепно-мозговая травма;
- наркотики;
- гормональные препараты;
- алкоголизм.

Патогенез
Патогенетические механизмы возникновения ишемии головного мозга — тромбоз церебральных артерий, эмболизация артерий головного мозга и нарушений мозговой гемодинамики.
В случае тромбоза во многих случаях нарушается целостность атеросклеротической бляшки. Это расстройство вызвано каскадом биохимических и клеточных процессов, которые в итоге приводят к образованию тромба в одном из сосудов головного мозга. Образующийся тромб нарушает кровоток в дистальной части сосуда, что приводит к некрозу головного мозга в этой области.
Конечный результат эмболизации один и тот же, но когда он запускается тромбом, он образуется в другом месте (а не в мозговом сосуде) и транспортируется в процессе крови. Как правило, тромбы образуются в левых сердечных полостях, когда они попадают в сосуд с более узким диаметром, чем они, они забивают его.
Важно! Ишемический инфаркт головного мозга иногда позволяет пациентам восстановиться полностью. Такая вероятность зависит от места локализации поражения и степени его распространённости.
Церебральные гемодинамические расстройства связаны с сердечными заболеваниями — инфарктом миокарда, нарушениями ритма, сердечно-сосудистой недостаточностью, приводят к уменьшению объема крови, поступающей в мозг. На фоне атеросклеротически измененных сосудов снижение мозгового кровотока приводит к ишемии ткани головного мозга. Причиной гипоперфузии может быть снижение объема крови в сосудистой сети (из-за кровопотери и т. д.).
Каковы симптомы?
Симптомы инсульта зависят от области, покрытой некрозом. Могут возникнуть паралич конечностей. Могут быть затронуты глаза, в итоге возникает птоз, изменения в зрачке и веках.
Когда удар выше уровня продолговатого мозга, где пересекаются нервные пути, изменения находятся в конечностях. Это самая распространенная картина, так как инсульты в мозговом стволе и продолговатом мозге обычно заканчиваются смертельно из-за жизненно важных центров, которые находятся в этих структурах.
На нервные пути, связанные с мышечным и двигательным центрами, также влияют инсульты, поэтому речь пациентов сильно нарушена, особенно в первые дни после инсульта. Парезы встречаются при ишемических расстройствах в спинном мозге.
Там, где задействованы центры, ответственные за воспроизведение и понимание речи, возникают симптомы, которые являются двигательными и сенсорными. В моторной афазии пациент не может говорить, тогда как чувственно он понимает речь других.
В сложных случаях происходят количественные изменения в сознании, от сонливости до глубокой комы.
Симптомы инсульта продолжаются более 24 часов и прогрессируют с течением времени и при хорошей реабилитации, происходит полное восстановление поврежденных функций.
Как ставится диагноз?
Диагноз основан на клинической картине и различных исследованиях с созданием изображений, таких как компьютерная томография, МРТ, допплерография и ангиография. Исследование лимфоцитов и глазного дна также может быть полезен при диагностике.
Для выяснения этиологии церебрального инфаркта были использованы исследования белка С, специфические антитела, С-реактивный белок и гомоцистеин.
Если ишемический инфаркт головного мозга удастся вылечить полностью, в дальнейшем он никакого дискомфорта причинять не будет.
При дифференциальном диагнозе следует учитывать следующие заболевания:
- Опухоль головного мозга. Как правило, имеются ранее существовавшие симптомы, такие как головная боль и головокружение.
- Хроническая субдуральная гематома — данные о травме, прогрессирующее развитие симптомов, компьютерная томография.
- Вирусный менингоэнцефалит — существуют неврологические синдромы, соответствующие изменения в спинномозговой жидкости.
Как его лечить?
Лечение инфаркта головного мозга проводится исключительно в больнице.
При нормализации кровотока в ишемической зоне в течение 3-6 часов возможно полное восстановление функций без остаточных явлений. Этот результат достигается путем внутриартериальной или внутривенной инъекции тканевого активатора плазминогена.
Профилактика нового тромбоза происходит за счет использования антиагрегатов. Необходимо поддерживать верхний предел кровяного давления не менее 160 мм рт.ст., чтобы иметь адекватную перфузию мозга.
Борьба с отеком мозга осуществляется путем применения осмотически активных препаратов, которые выводят жидкость из мозговой ткани в кровоток, тем самым значительно облегчая состояние пациентов.
Всегда важно контролировать функции сердца и дыхания, а также контролировать диурез, температуру тела и кислотно-щелочной баланс.
Особенно важным является предотвращение соматических осложнений, таких как застойная пневмония, флеботромбоз нижних конечностей, легочная тромбоэмболия.
Этого лучше всего добиться путем проведения как можно более активных процедур реабилитации, которые также являются основой для восстановления функций, поврежденных болезнью.
Как защитить себя?
Основные мероприятия по профилактике ишемического церебрального инфаркта направлены на устранение факторов риска. Эти факторы не отличаются от факторов риска развития атеросклероза в крупных сосудах:
- дислипопротеинемия;
- артериальная гипертензия;
- сахарный диабет;
- курение.
Системная работа по их контролю имеет важное значение для предотвращения ишемических цереброваскулярных инсультов. Лица в группе, подвергающейся факторам риска, должны систематически проводить скрининговые тесты для раннего выявления изменений сонных артерий, которые легко доступны для ультразвуковой визуализации.
Изменение образа жизни с повышенной физической активностью, диетическое питание, снижение веса являются защитными факторами против церебрального инфаркта.

Каковы рекомендации после подтверждения диагноза?
Опять же, устранением факторов риска не следует пренебрегать, поскольку они являются основными причинами патологических изменений сосудов головного мозга. Кроме того, требуется долгосрочное введение препаратов из группы антиагрегатов тромбоцитов. Если существует риск тромбоэмболии, следует применять антикоагулянты и мониторинг гемостаза.
В медицинской практике хирургическое удаление бляшек из сонных артерий, которые являются значимыми и определяют наличие симптомов, является приоритетной целью. После этого вмешательства риск цереброваскулярного инсульта снижается почти на 70%.
Если участок окклюзии находится на уровне предыдущей мозговой артерии, у медиков есть два пути. Передняя мозговая артерия имеет два сегмента. Если окклюзия касается первого сегмента, кровоток пополняется передней сообщающейся артерией, и окклюзия будет хорошо переноситься.
Если речь идет о сегменте одностороннего типа, контрольные симптомы проявляются, как:
- паралич с отдельной стороны;
- потеря чувствительности пальцев ног;
- недержание мочи;
- замедленные реакций;
- дисфракции левой конечности;
- нарушения походки и осанки.

Если речь идет о находящейся спереди хориоидальной артерии, появляются гемиплегия, гипоастезия, гемианопсия.
Если эмболия зафиксирована на внутренней сонной артерии, более низкий кровоток наиболее часто обнаруживается на территории средней мозговой артерии. Если поражен Виллизиев круг и он не может обеспечить адекватный кровоток, переходный парез возникает на уровне бедер, плеч и рук, имеет место односторонняя парестезия языка, губ, щек и рук. У четверти пациентов наблюдается перед появлением вышеуказанных симптомов исчезновение изображений по периферии поля зрения или помутнение зрения в одном глазу, что предупреждает о неизбежном инсульте.
При окклюзии общих сонных артерий может возникнуть синдром аортальной аритмии или синдром Такаясу.
Атеротромботическая болезнь в позвоночно-базилярной системе
В этой системе атеросклеротическое заболевание преимущественно возникает при поражении позвоночных артерий и дистальных сегментов, а также в проксимальной части основной артерии.
В окклюзии позвоночной артерии или ветви позвоночной артерии или базилярного бассейна появляется синдром бульбарного нарушения с параличом и атрофией половины языка (повреждение нерва № XII) и параличом руки и ног на противоположных сторонах, с пониженным тактильной чувствительностью.
Развитие окклюзии одной из следующих частей мозга: спинном, мозжечке, среднем или нижнелатеральном отделе приводит к боли, провоцирует паралич, снижение чувствительности на пораженной половине по сравнению со здоровой, возникают атаксия, нистагм, диплопия, синдром Хорнера также на стороне поражения. На противоположной стороне поражения наблюдается снижение болезненной и тепловой чувствительности.
Обычно инсульт в вертебро-базилярной системе длится от 5 до 30 минут и повторяется.
Окклюзия верхней мозжечковой артерии
Здесь атаксия конечностей и изменения походки, головокружение , дизартрия, нистагм горизонтальный, синдром Хорнера. С другой стороны, имеются нарушения тепловой чувствительности и болезненность половины тела, снижение тактильной чувствительности.
Окклюзия на уровне мозжечковой артерии.
Симптомы включают:
- глухоту;
- шум в ушах;
- паралич лицевого нерва;
- сопряженных движений глазных яблок;
- головокружение и нистагм;
- атаксия мозжечка;
- потеря чувствительности;
- синдром Хорнера.
Артерии Виллизиева круга, средняя мозговая артерия и базилярные и спинные артерии, а также мелкие ветви проникают на глубину до 300 мкм вглубь белого вещества головного мозга и ствола головного мозга. Тромбоз этих ветвей чаще всего вызван высоким кровяным давлением. Инфаркт вызывает внезапный дефицит в работе нервной системы, но после нескольких недель или месяцев восстановление может быть завершено. На нее приходится чуть менее четверти всех инсультов.
Диагноз на клинических признаках и лабораторных данных
Клинический осмотр должен быть тщательно проведен и включать полное неврологическое обследование и прослушивание сонных артерий.
Ишемический инфаркт мозга при затяжных поражениях провоцирует различные дисфункции, касающиеся речи, координации, функции верхних и нижних конечностей.
Выполните следующие лабораторные анализы:
- анализ мочи;
- мочевины и креатинина в крови и моче;
- глюкозы;
- уровень коагуляции;
- функции щитовидной железы;
- ЭКГ, чтобы определить, какие аритмий могут быть источниками тромба;
- люмбальную пункцию для обнаружения инфекции или кровотечения.
Возможно, самым важным тестом является КТ или МРТ, которые точно показывают область инфаркта и возможное внутримозговое кровотечение, последние технологические достижения в области визуализации предоставляют такую возможность.
Если внутренняя сонная артерия подверглась тромбозу, сканирование мозга остается самыми важным исследованием, особенно если пациент подвергается инсульту. Компьютерная томография (КТ) идеально подходит для выявления внутричерепной геморрагии, но также для новообразований, абсцессов, но менее чувствительна к локализации инфаркта. Вы можете использовать КТ с контрастным веществом, если МРТ недоступна.
Магнитно-резонансная томография (МРТ) очень полезна для точного обнаружения инфарктов головного мозга, даже в глубине белого вещества или задней ямки. Другими методами визуализации являются исследование кровотока и позитронно-эмиссионная томография, ультрасонография.
Основная оценка инсульта представлена церебральной ангиографией с контрастным веществом. Этот метод может точно идентифицировать локализацию тромба, язвенные поражения, артерио-венозный стеноз, пороки развития артерии или артериальный спазм. Осложнения (встречаются у 0,5-3% пациентов): аллергические реакции на контрастное вещество, инсульт, включая почечную недостаточность. Вариантом классической ангиографии является магнитно-резонансная ангиография, неинвазивная техника, особенно используемая для выявления поражений сонной артерии.
Для атеротромботической болезни в вертебробазилярной системе, в качестве первого по важности исследования, проводится церебральная артериография. КТ полезен при обнаружении инфаркта мышечной ткани. МРТ рано обнаруживает церебральный инфаркт и дополнительно распознает болевой инфаркт (там, где КТ дает ошибки).
Важно! Ишемический инфаркт мозга предполагает группу риска, куда входят люди, перенесшие преходящие нарушения мозгового кровообращения, транзиторные ишемические атаки. Также речь идет о гипертониках.
В случае разрывов КТ используется для выявления супратенториальных очагов. Это считается лакунарным инфарктом, если площадь инфаркта меньше 2 см.
Лечение ишемического инфаркта может быть успешным только в случае своевременного начала. На восстановление после инфаркта может потребоваться немало времени. Последствия такого недуга не всегда удается устранить в сжатые сроки. Это серьезное заболевание. После инфаркта не стоит при первом же улучшении состояния пытаться приступить к привычным нагрузкам и действиям. В этом случае могут возникнуть повторные проявления недуга. Однако с каждым разом последствия могут быть всё более серьезными. Не стоит об этом забывать.
Профилактика инсульта
Предотвращение включает в себя устранение факторов риска атеросклероза, из которых наиболее важным является гипертония. Вы должны начать с изменения своего образа жизни, отказа от курения, избегания сидячей работы, регулярных прогулок.

Избегайте резкого падения артериального давления и чрезмерной нагрузки, особенно это важно для пожилых людей, где уже имеют место явления обструкции.
Антитромбоцитарная терапия
Антитромбоцитарная терапия используется для предотвращения тромботических осложнений.
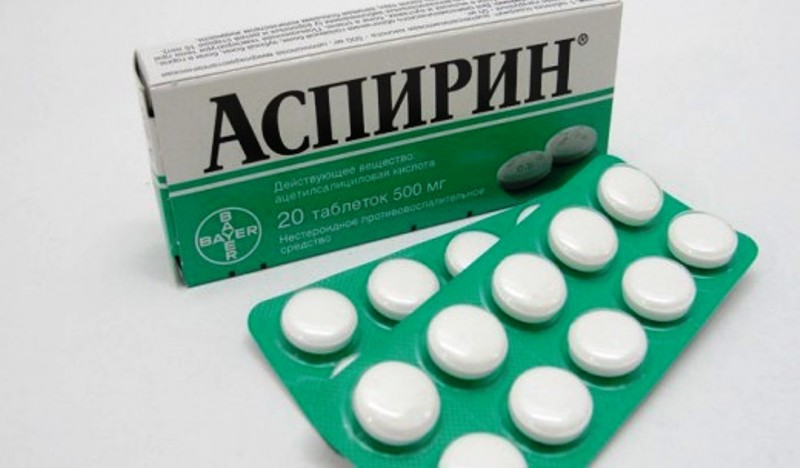
Рекомендуется принимать аспирин в дозе 75-300 мг / сут. Альтернативой аспирину является тиклопидин, который назначается в случае отказа от терапии аспирином.
Раньше пациенты с ишемическим инсультом были наиболее видными кандидатами на антитромбоцитарную терапию, потому что у них на 8-10% больший риск заработать ишемический инсульт в будущем, и побочные эффекты аспирина, такие как эпигастральный дискомфорт, затмеваются долгосрочными преимуществами лечения инсульта. При рекомендуемых дозах аспирина эти побочные эффекты иногда имеют место.
Было показано, что антитромбоцитарная терапия снижает относительный риск ишемического инсульта на 25-30%.
Ишемическая терапия
В настоящее время, в случае прогрессирующего ишемического инсульта, внутривенная терапия гепарином используется в течение 3-5 дней.
После приема вводят болюс в количестве 3000-5000 единиц гепарина iv с последующим вливанием вливания 600-1000 единиц в час и непрерывным контролем.
Международная норма составляет около 3 ед гепарина. Если прекращается прием этого медикамента, переключаются на Варфарин с долгосрочным пероральным введением.
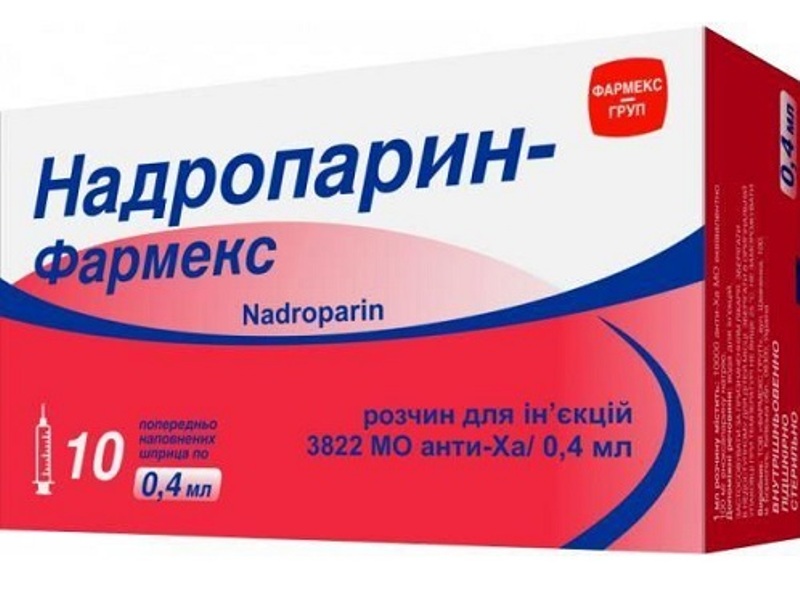
Изучается низкомолекулярный гепарин, называемый надропарином, который вводят подкожно в течение 10 дней. Но пока он не нашел широкого применения.
Хирургическая терапия
Хирургические вмешательства зависят от атеросклеротических бляшек, расположенных в начале внутренней сонной артерии, причем вмешательство называется каротидной эндартерэктомией. Кандидатами на этот тип вмешательства являются те пациенты, у которых есть несколько факторов риска развития атеросклероза, ишемии, а вероятность стеноза находится на оптимальном уровне. Риск возникновения патологии на внутренней сонной артерии и периоперационного риска ниже 6%. В этом случае риск неблагоприятных явлений вследствие операции ниже, чем риск ишемического инсульта в будущем.
Пациенты со стенозом сонной артерии в 70-99% отмечают улучшение состояния. Напротив, если у пациента есть бессимптомный стеноз сонной артерии и несколько смежных факторов риска, рекомендуется не выполнять операцию, потому что периоперационные риски перевешивают.
Атеросклероз сонной артерии является маркером болезни коронарной артерии. У более половины из этих пациентов смертность — от патологии сердца.
Ишемический инсульт возникает из-за уменьшения крови в мозговой ткани, в большинстве случаев засорения тромбом, спазма или сосудистого тонуса крупных сосудов головного мозга. В результате ишемический инсульт происходит из-за кровотечения в мозговой ткани.
Важными фактороми риска ишемического церебрального инсульта являются: гипертония,
- сердечно — сосудистые заболевания;
- сахарный диабет;
- курение;
- гиперлипидемия.

Атеросклероз является одной из основных причин острых ишемических патологий.
Геморрагический мозговой инсульт
Геморрагический инсульт возникает, когда человек физически активен. В этом случае кровоток больше и увеличивает вероятность повреждения кровеносных сосудов. Геморрагический инсульт появляется внезапно.
Симптомы ишемического инсульта:
- внезапное отсутствие контроля над своим телом;
- слабость;
- неспособность двигать руками, ногами;
- затрудненная речь;
- головокружение;
- покалывание в полости рта и носа;
- трудное глотание;
- головная боль.
Симптомы геморрагического инсульта:
- головные боли;
- твердость мышц шеи;
- припадки;
- изменения в поведении;
- раздражительность.
Лечение инсульта
Лечение зависит от того, вызвано ли заболевание тромбом (ишемия) или кровоизлиянием в мозг — так называемый геморрагический инсульт. Перед назначением лечения врач должен определить тип инсульта с помощью КТ головы или магнитно — резонансной томографии. Выполняют серию тестов, чтобы определить местоположение сгустка или кровотечения. Необходимо проверить артериальное давление и дыхательную функцию.
Лечение ишемического инсульта
Лечение зависит от места и причины формирования сгустка.
При первых симптомах проводится лечение препаратами для растворения сгустка. Но когда обнаруживается геморрагический инсульт, такой вариант абсолютно противопоказан.
Прием аспирина или других сосудорасширяющих средств также возможен. Аспирин не рекомендуется через 24 часа после лечения препаратами для свертывания крови.
Как правило, высокое кровяное давление не устраняется сразу после инсульта, за исключением случаев систолического давления (220 мм рт. ст.) и диастолического (120 мм рт. ст.).
Если пациент страдает от диабета, назначаются другие лекарства
Лечение геморрагического инсульта
Первичное лечение геморрагического инсульта затруднено. Требуется много усилий для контроля кровотечения, восстановления артериального давления и стабилизации жизненных признаков, особенно артериального давления.
Существует целый ряд лекарств для лечения геморрагического инсульта, которые могут назначаться для контроля артериального давления, отека мозга, сахара в крови или спазма. Они так же контролируют симптомы повышенного давления в мозге, такие как беспокойство, спутанность сознания и головные боли. Другие меры предпринимаются, чтобы предотвратить напряжение при кашле или напряжении во время вождения.
Если кровоизлияние происходит из-за повреждения аневризмы мозга, требуется операция по восстановлению тканей.
Это делается с помощью металлических зажимов для затягивания аневризмы и предотвращения повторного кровотечения. Также применяется другая процедура — вставка маленькой спирали в аневризму, чтобы разблокировать ее.
Расположение аневризмы и состояние пациента после инсульта определяет то, нужны ли операции.
Лечение инфаркта головного мозга в острой фазе
Многие исследования касались лечения инфаркта головного мозга в острой фазе. До настоящего времени было установлено, что внутривенное введение рекомбинантного активатора плазминогена тканевого типа — rt-PA является лучшим терапевтическим методом при остром церебральном инфаркте. Дозы составляют от 0,9 мг / кг до 90 мг. Лучшие результаты достигаются в течение 3 часов после начала инфаркта.
В качестве общих мер контролируется артериальное давление, пульс, частота дыхания и устанавливается зонд для мониторинга потери жидкости. Артериальное давление должно поддерживаться относительно высоким, чтобы способствовать реперфузии инфарктной области.
В случае отека головного мозга вводится внутривенно маннит и уменьшается потребление жидкости.
Отек головного мозга опасен для жизни за счет увеличения внутричерепного давления и сжатия мозгового ствола, что приводит к остановке сердечной и дыхательной системы.
Если отеки не уменьшаются при лечении, требуется хирургическая декомпрессия.
Реабилитация пациентов с ишемическим инсультом
Этим аспектом не следует пренебрегать. Семья должна быть обучена приемам поддерживающего лечения пациента, уделяя особое внимание профилактике осложнений. Пациенту следует помочь реинтегрироваться в сообщество.
Видео «Популярно об инфаркте мозга»
В этом видео рассказывается об инфаркте головного мозга методах диагностики и принципах лечения.