Что такое реваскуляризация миокарда?
Вследствие влияния хронических заболеваний и неблагоприятных внешних факторов люди сталкиваются с патологическим недостатком кровоснабжения сердечной мышцы. Дефицит кровоснабжения устраняют, используя методы реваскуляризации миокарда, которая включает в себя множество процедур, направленных на улучшение состояние человека и нормализацию его показателей.
Классические методы
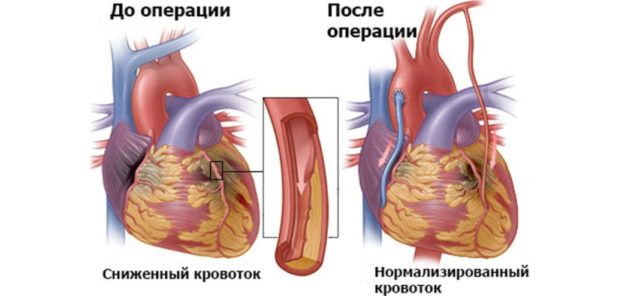
Что это такое – реваскуляризация миокарда? Под этим термином подразумевают введение специального стента, который способен расширять сосуд. Врачи удаляют атеросклеротические накопления и путем установления шунта, осуществляют обход пораженного участка артерии.

Хирургическая реваскуляризация имеет несколько противопоказаний:
- аневризма левого желудочка;
- клапанная патология;
- диффузное поражение коронарных артерий;
- отсутствие гибернирующего миокарда;
- отсутствие признаков ишемии;
- онкология в термальной стадии;
- наличие источника инфекции и открытых кровотечений внутренних органов.
Оперативное вмешательство при недостатке кровоснабжения в миокарде может быть прямым и непрямым. К прямым типам относят:
- коронарное шунтирование – самый распространенный тип вмешательства. При помощи искусственных сосудов венечные артерии соединяют с аортой и нормализуют коронарный кровоток;
- балонная ангиопластика и коронарное стентирование – малоинвазивные процедуры, которые проводят людям с тяжелыми сопутствующими заболеваниями, не дающими возможности провести коронарное шунтирование.
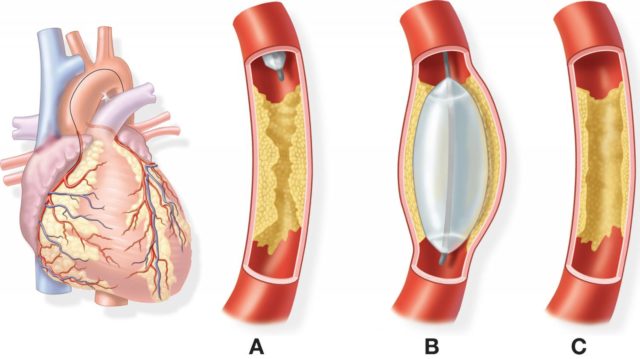
Баллонная ангиопластика – малоинвазивный метод терапии, суть его заключается во введении катетера, с помощью которого устанавливают баллон. Он, в свою очередь, расширяет просвет артерии. Накануне операции назначают ангиопластику, при которой в вену вводят контрастное вещество и определяют, где лучше всего установить баллон. После ведения, баллон раздувается, деля просвет шире, и обеспечивает нормальное кровоснабжение сердечной мышцы. Хирургическое вмешательство проводится под местной анестезией и длится около часа. Этот тип терапии не оставляет видимых шрамов на теле, а также отличается коротким периодом реабилитации.
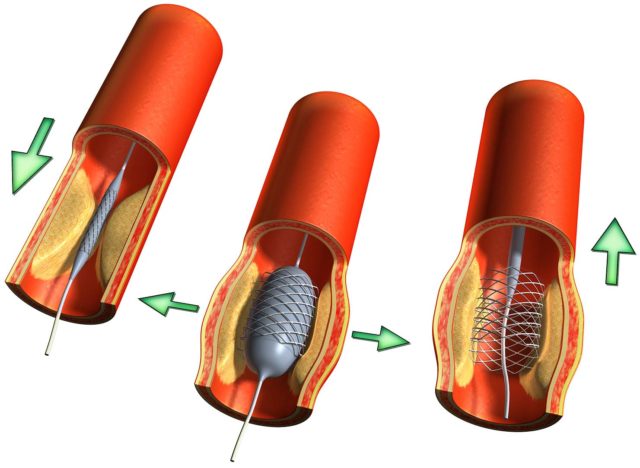
Коронарное стентирование дает возможность избежать повторного сужения сосудов и нарушения циркуляции крови. Этот тип хирургической манипуляции помогает избавиться от стенокардии, а также уменьшает количество и дозировку принимаемых лекарств. Уже на 4 день после хирургической манипуляции можно вернуться к привычной жизни. Ограничения будут касаться только физических нагрузок.
Суть процедуры напоминает баллонную ангиопластику, отличие только в том, что баллон, внедряющийся в сосуд, имеет сетчатый каркас в форме цилиндра, он удерживает стенки сосудов в нужном положении. После установки баллон раздувается, соответственно, расправляя эндопротез. После этого сам баллон удаляют, а сетку оставляют. Иногда сетку-протез покрывают лекарствами препятствующими образованию рубцов на стенках артерий. Процедура происходит под контролем рентгена и длится до часа.
Аортокоронарное шунтирование
Аортокоронарное шунтирование должен проводить исключительно врач, так как процедура может закончиться летально. Больному измеряют АД, определяют показатели сахара в крови, проводят несколько дополнительных исследований, дающих точную оценку самочувствия больного. Самым подходящим возрастом для проведения хирургического вмешательства считается 35–55 лет. В этом интервале реже отмечаются осложнения. Пациенту (мужчине) накануне операции показано сбрить волосы на груди. Последний прием пищи должен быть не позже 18 часов.
Сосуд, который внедряют в сердечную мышцу, берут из предплечья или бедра, это подкожные вены оптимальной длины. За одну процедуру, врач может установить не больше 5–6 сосудов. Операция проводится под аппаратом искусственного кровоснабжения. Длится она 2–3 часа.
Алгоритм действий хирурга:
- Осуществление продольного разреза на средней линии груди пациента.
- Визуальное определение места размещения шунта по данным ангиографии.
- Изъятие шунта с предплечья или бедра.
- Подкожное введение «Гепарина», действие которого направлено на предупреждение формирования тромбов.
- Подключение больного к аппарату искусственного кровообращения.
- Установка искусственного сосуда.
- Восстановление работы сердечной мышцы.
- Введение препарата «Протамин».
- Ушивание шва.
Процедура требует точности и высокого уровня квалификации врача, малейшее неверное движение в процессе установления шунта, и сердце запустить уже не получится. Если операция прошла успешно, результат сохраняется до пяти лет, у больного улучшается сократимость сердечной мышцы, а также увеличивается продолжительность жизни.
У пациентов среднего возраста риск развития осложнений ниже, чем у престарелых людей. Нередко после операции на сердце у них открывается кровотечение, происходит инфицирование раны или развивается сердечная недостаточность.
Новые методики лечения
От сердечно-сосудистых заболеваний умирает более 20% населения планеты, именно поэтому врачи не перестают работать над новыми методиками устранения патологического явления в сердечной мышце и в сосудах. Среди новых методик проведения операции или непрямых методов необходимо отметить лазерную реваскуляризацию.
Операция этого типа в странах СНГ называется терапией отчаяния, то есть проводят ее пациентам, у которых нет возможности проведения аортокоронарного шунтирования и коронарного стентирования. Лазерный тип вмешательства проводится путем введения через небольшой надрез в сердце сверхтонкого проводника и создания в миокарде лазерным лучом небольших отверстий, которые должны в дальнейшем превратиться в новые артерии.
Еще одной из методик, которая находится на стадии разработки, является ударно-волновая терапия. Суть ее заключается в воздействии направленной на миокард ударной волны, которая должна запустить рост новых артерий. Этот тип лечения является бескровным. Проводится ударно-волновая терапия амбулаторно. Человек не испытывает дискомфорта и болезненных ощущений. Ноударно-волновая терапия не принесла ожидаемых результатов, поэтому редко используется для лечений пациентов с ИБС.
Реваскуляризация миокарда имеет высокий процент смертности, он достигает 3% от общего числа хирургических вмешательств. Это вызвано запущенным состоянием патологического процесса у пациентов и несвоевременным обращением за помощью. При этом эффективность операции нельзя недооценивать – 95% всех установленных шунтов выполняют свою функцию на протяжении 5 лет, 90% дотягивают до 10-летнего рубежа и только 50% установленных шунтов способны перешагнуть двадцатилетний рубеж.
Если вы когда-либо столкнетесь с заболеваниями сердечной мышцы и сосудов, то уже будете знать, какие пути лечения вам предложат врачи, и сможете подготовиться должным образом.